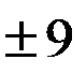Вступ
У зв'язку з погіршенням екологічної обстановки, збільшенням кількості стресів, неправильного харчування та інших згубних факторів дуже гостро постала проблема серцево-судинних захворювань. Причому масштаби проблеми дуже великі: за даними МОЗ Російської Федерації- близько третини населення Росії тією чи іншою мірою страждають на захворювання, пов'язані з порушенням роботи серцево-судинної системи. Дуже важливо виявляти відхилення від норми на ранній стадії розвитку - тоді лікування захворювання в більшості випадків не складає особливої складності, і дозволяє людині поправити своє здоров'я, не відриваючись від повсякденної діяльності. Тому все частіше потрібні системи швидкої діагностики, у тому числі діагностики серця.
На сьогоднішній день одним із найпоширеніших методів діагностики та розпізнавання серцево-судинних захворювань є електрокардіографія. Сигнал ЕКГ характеризується набором зубців, за тимчасовими та амплітудними параметрами яких ставиться діагноз. До недавнього часу процедуру знаходження характеристик зубців виконував лікар-кардіолог, використовуючи при цьому лише креслярське приладдя. Така схема досить проста і надійна, але вимагає багато часу, і вона працювала протягом довгого часу через відсутність альтернативних підходів до вирішення цього завдання.
З розвитком комп'ютерів почали з'являтися спеціалізовані комплекси, що дозволяють виявляти серцеві захворювання, з урахуванням автоматизованого аналізу часових параметрів ЕКГ. На сьогодні відомі розробки фірм MedIT, Innomed Medical Co. Ltd. та інші.
У той же час, у нашій країні технічний рівень фахівців досить високий, щоб розробити власний аналог подібних комплексів, що коштує при цьому дешевше за західні.
Електрокардіографія
Електрокардіографія – метод запису електричних потенціалів, що супроводжують роботу серця. До спеціального реєструючого апарату (електрокардіограф) приєднуються електроди, інший кінець яких кріпиться до кінцівок пацієнта або розміщується на його грудній клітці; власне запис електричних потенціалів, що супроводжують роботу серця, називається електрокардіограмою (ЕКГ).
Прямим результатом електрокардіографії є отримання електрокардіограми (ЕКГ) (рис.1) - графічного представлення різниці потенціалів, що виникають в результаті роботи серця і проводяться на поверхню тіла. На ЕКГ відбивається усереднення всіх векторів потенціалів дії, що у певний момент роботи серця.
Рис.1
Історія
електрокардіографія серце ритм фур'є кардіомонітор
У ХІХ столітті стало ясно, що серце під час своєї роботи виробляє деяку кількість електрики. Перші електрокардіограми були записані Габріелем Ліппман з використанням ртутного електрометра. Криві Ліппмана мали монофазний характер, лише віддалено нагадуючи сучасні ЕКГ.
Досліди продовжив Віллем Ейнтховен, який сконструював прилад (струнний гальванометр), що дозволяв реєструвати справжню ЕКГ. Він же вигадав сучасне позначення зубців ЕКГ і описав деякі порушення в роботі серця. 1924 року йому присудили Нобелівську преміюз медицини.
Перша вітчизняна книга з електрокардіографії вийшла під авторством російського фізіолога А. Самойлова в 1909 (Електрокардіограма. Йенна, вид-во Фішер).
Застосування
· Визначення частоти та регулярності серцевих скорочень (наприклад, екстрасистоли (позачергові скорочення), або випадання окремих скорочень – аритмії).
· Показує гостре чи хронічне ушкодження міокарда (інфаркт міокарда, ішемія міокарда).
· Може бути використана для виявлення порушень обміну калію, кальцію, магнію та інших електролітів.
· Виявлення порушень внутрішньосерцевої провідності (різні блокади).
· Метод скринінгу при ішемічній хворобі серця, у тому числі і при пробах навантаження.
· Дає поняття про фізичний стан серця (гіпертрофія лівого шлуночка).
· Може дати інформацію про позасерцеві захворювання, такі як тромбоемболія легеневої артерії.
· У певному відсотку випадків може бути абсолютно неінформативна.
· Дозволяє дистанційно діагностувати гостру кардіальну патологію (інфаркт міокарда, ішемія міокарда) за допомогою кардіофону.
Прилад
Як правило, електрокардіограма записується на термопапері. Повністю електронні пристрої дозволяють зберігати ЕКГ в комп'ютері. Швидкість руху паперу зазвичай становить 25мм/с. У деяких випадках швидкість руху паперу встановлюють на 12,5 мм/с, 50 мм/с або 100 мм/с. На початку кожного запису, реєструється контрольний мілівольт. Зазвичай його амплітуда становить 10мм/мВ.
Як проводиться ЕКГ

ЕКГ є записом електричної активності серця. Запис проводиться з поверхні тіла пацієнта (верхні та нижні кінцівки та грудна клітка).
Наклеюються електроди (10 штук) або використовуються спеціальні присоски та манжети. Зняття ЕКГ займає 5-10 хвилин.
ЕКГ реєструють на різній швидкості. Зазвичай швидкість руху паперу становить 25 мм/сек. При цьому 1 мм кривий дорівнює 0,04 сек. Іноді для більш детального запису використовують швидкість 50 і навіть 100 мм/сек. При тривалій реєстрації ЕКГ задля економії паперу використовують меншу швидкість - від 2,5 до 10 мм/сек.
Електрокардіографія[електро-(від «електрика») + грецький kardia серце + grapho писати, зображати] :
- метод реєстрації електричної активності міокарда, що поширюється серцем протягом серцевого циклу;
- розділ кардіології, що вивчає генез електричної активності серця, її характеристику в нормі та при патології, а також клініко-діагностичне значення. Деякі дослідники позначають електрокардіографію у другому значенні як електрокардіологію, але цей термін не набув широкого поширення.
Електрокардіограма (ЕКГ) - крива, що відображає динаміку різниці потенціалів у двох точках електричного полясерця протягом серцевого циклу. ЕКГ (або відведення ЕКГ) реєструється електрокардіографом шляхом отримання інформації про потенціали за допомогою електродів, вміщених у вибраних двох точках електричного поля серця. Іноді ЕКГ називають скалярною, оскільки вона на відміну від векторної ЕКГ (див. Векторкардіографія) не дозволяє на підставі аналізу в одному відведенні судити про напрям електрорушійної сили (ЕРС) серця, представляючи лише інформацію про її величину. Щоб отримати якомога повніше уявлення про просторовий характер електричних процесів у серці, відведення ЕКГ прийнято знімати при різному положенні електродів. Кожне відведення характеризується положенням осі (лінії між двома електродами) та полярністю кожного з електродів (полюсів) відведення.
Історія
Наявність електричних явищ у серцевому м'язі, що скорочується, вперше виявили Р. Келлікер та І. Мюллер (1856) на нервово-м'язовому препараті жаби. Шарпі (W. Sharpey, 1880) і Уоллер (A. D. Waller, 1887) першими записали ЕКГ людини капілярним електрометром, сконструйованим Ліппманном (G. Lippmann) в 1873 Уоллер (1887-1889), запропонував схему електричного поля (1). висунув уявлення про дипольну структуру серця та електричної осі. Розвиток електрокардіографії нерозривно пов'язане з ім'ям голландського фізіолога В. Ейнтховена, який в 1903 створив перший електрокардіограф на базі струнного гальванометра, винайденого Швейггером (J. S. Schweigger). Електрокардіограф В. Ейнтховена дозволив детально, без суттєвих спотворень записати ЕКГ та широко впровадити електрокардіографію у фізіологічні дослідження та клінічну медицину.
В. Ейнтховен із співробітниками запропонував три стандартні відведення від кінцівок, описав нормальну ЕКГ, розробив основи векторного аналізу ЕКГ, що базується на вивченні проекцій вектора електрорушійної сили серця на осі стандартних відведень, запропонував метод визначення електричної осі серця та кута а, сформулював правило трикутника та ін. Істотний внесок в електрокардіографію зробив вітчизняний фізіолог А. Ф. Самойлов, який описав залежність ЕКГ від фаз дихання і представив експериментальне обґрунтування можливості кільцевого руху хвилі збудження по міокарду передсердь при миготливій аритмії. А. Ф. Самойлов вивчав питання генезу ЕКГ, разом з А. 3. Черновим в 1930 описав реципрокний ритм у людини. Велике значеннядля обґрунтування методу електрокардиграфії та її впровадження у клініку мали роботи Ф. Kpayca, Ніколаї (G. Nicolai, 1910), Льюїса (Th. Lewis, 1920).
Розвиток клінічної електрокардіографії пов'язане з іменами В. Ф. Зеленіна, який описав ЕКГ зі збільшенням відділів серця (1910) та порушеннях серцевого ритму (1915); Сміта (Р. М. Smith, 1918), Парді (Н. Е. В. Pardee, 1920), Бейлі (R. Вауley, 1942), які показали можливість діагностики інфаркту міокарда; Ротбергера та Вінтерберга (С. J. Rothberger, Н. Winterberg, 1917), Венкебаха та Вінтерберга (К. Wenckebach, Н. Winterberg, 1927), що поглиблено вивчили ЕКГ при порушеннях ритму та провідності. У 1932 році Вілсон (F. N. Wilson) запропонував однополюсні відведення. В 1942 Гольдбергер (В. Goldberger) розробив посилені однополюсні відведення від кінцівок. З цього часу в практику увійшли грудні відведення ЕКГ, істотно розширили можливості діагностики.
Перші радянські керівництва і монографії з електрокардіографії написані Л. І. Фогельсоном (1928, 1948), П. Є. Лyкомським (1943), В. Є. Незліним та С. Є. Карпай (1948, 1959), Г. Я. (1951), А. В. Гольцманом та І. Т. Дмитрієвою (1960).
Вілсон (1935) ввів поняття про інтегральний вектор серця, що відображає сумарну ЕРС як суму елементарних ЕРС всіх елементів, що збудилися (диполів) міокарда. Він показав зміну інтегрального вектора протягом серцевого циклу. Шефер (Н. Schaefer, 1951) і Грант (R. Grant, 1951 -1957) розвинули векторний аналіз ЕКГ, пов'язали зміну орієнтації інтегрального вектора з поширенням збудження по різних відділах серця, дали характеристику ЕКГ у будь-якому відведенні як кривої, що реєструє інтегр. вектора на вісь цього відведення протягом серцевого циклу (рис. 2, 3).
Теоретичні основи електрокардіографії
ЕКГ - крива, що періодично повторюється, являє собою графічне відображення змін у часі різниці потенціалів між різними точками тіла, що виникають внаслідок електричних процесів, якими супроводжується поширення збудження по працюючому серцю. Поширення збудження по серцю супроводжується виникненням в навколишньому об'ємному провіднику (тілі) електричного поля. Форма, амплітуда та знак елементів електрокардіограми залежать від просторово-часових характеристик збудження серця (хронотопографії збудження), від геометричних характеристик та пасивних електричних властивостейтіла як об'ємного провідника від властивостей відведень ЕКГ як вимірювальної системи.
Частота і ритм серцевих скорочень визначаються збудженням, що ритмічно генерується так зв. водієм ритму (див. Пейсмекер), що розповсюджується за провідною системою серця (див.) і тягне за собою хвилю скорочення міокарда.
Система серця, що проводить, складається з м'язових волокон особливої будови. У ній розрізняють вузли та пучки. У нормі водієм ритму у вищих тварин і людини є синусно-передсердний вузол, розташований між верхньою порожнистою веною та правим вушком передсердя. Звідси збудження поширюється по внутрішньопередсердних провідних шляхах, міокарду передсердь і охоплює передсердно-шлуночковий (атріовентрикулярний) вузол, потім, після деякої затримки, - пучок Гіса (передсердно-шлуночковий, або атріовентрикулярний пучок) робітник» міокард шлуночків.
Сформована в процесі еволюції черговість збудження і затримки хвилі збудження в передсердно-шлуночковому вузлі створюють необхідну найбільш ефективного забезпечення насосної функції серця послідовність скорочення його відділів і проміжок часу, потрібний наповнення їх кров'ю. Порушення послідовності збудження різних відділів серця знаходять певний відбиток на ЕКГ. Це дає можливість використовувати електрокардіографію для дуже точної діагностики різних порушень ритму та блокади проведення збудження, недоступної для інших видів дослідження, дозволяє визначити локалізацію джерела екстрасистолії, діагностувати гіпертрофію передсердь та шлуночків, виявляти дифузні та осередкові зміни міокарда та інші патологічні стани серця.
Особливість електрокардіографічного методу полягає в тому, що електроди, що відводять, завжди розташовані на відстані від збуджених клітин. Таким чином реєструється різниця потенціалів у відповідних, що знаходяться на більш менш меншій відстані одна від одної, точках електричного поля серця. На практиці ця відстань мінімальна при записі ендокардіальної або епікардіальної електрограми та найбільша при реєстрації стандартних відведень ЕКГ від кінцівок. Інформація про електричний генератор серця, яку при цьому отримують, безпосередньо пов'язана з точністю уявлення про його поле, яке забезпечує аналіз ЕКГ, зареєстрованої в тих чи інших відведеннях.
Сумарний електричний генератор серця складається з безлічі елементарних генераторів - збуджених клітин, розподілених у просторі та складових фронт хвилі збудження. Число цих клітин та характер їх розподілу та ході поширення збудження безперервно змінюються. Сумарний генератор має тому дуже складну змінну структуру, точне кількісне опис якої практично неможливо. Для наближеного опису використовують еквівалентні генератори (ЕГ) - прості математичні моделі відомої, що задається дослідником структури у вигляді сукупності джерел струму, які при розташуванні їх у серці повинні були б призводити до виникнення електричного поля, що відтворює поле серця. ЕГ тим досконаліше, чим точніше його поле збігається із полем серця. Для оцінки точності збігу вибирають критерій еквівалентності. Адекватність моделі визначається тим, якою мірою її компоненти можуть бути однозначно визначені розрахунковим шляхом на основі аналізу ЕКГ у даних відведеннях (так звана обернена задача електрографії, тобто побудова моделі ЕГ за наявними ЕКГ).
З безлічі запропонованих моделей вирішення зворотного завдання найкращим чиномрозроблено для ЕГ мультипольного типу. Мульти-нуль являє собою сукупність кінцевого числа дипольних джерел струму з дипольними осями, що не збігаються, розташованих в одній точці. При прийнятих припущеннях про властивості тіла як об'ємного провідника (приймають, що тіло - гомогенний об'ємний ізотропний провідник, що володіє активним електричним опором) потенціал мультипольного ЕГ в будь-якій точці тіла (φ) виражається як сума величин, що залежать від характеристики мультиполя, що визначається, у свою чергу , величинами потенціалів та напрямками осей складових його диполів:
де h(i) – характеристика мультиполя. l(i) - коефіцієнти, що визначаються вимірювальними характеристиками відведень, локалізацією точок відведень та властивостями провідного середовища, і - порядок мультиполя (мультиполь першого порядки - диполь, другого порядку - квадруполь, третього порядку - октаполь тощо), що використовується в даній моделі та визначається задається критерієм еквівалентності.

Мал. 1. Схематичне зображення електричного поля серця (за схемою Уоллера): ізопотенційні лінії (а – позитивні, б – негативні) розташовані нормально до силових ліній (с), що виходять від позитивного полюса (+) диполя і спрямованих до негативного полюса (-). Результуюча вісь АБ, або вісь струму дії перпендикулярна до лінії нульового потенціалу.
Мал. 2. Схеми відведень електрокардіограми від кінцівок: а – стандартні відведення (трикутник Ейнтховена); проекція вектора Е на вісь відведення утворюється при опусканні на неї перпендикулярів з нульової точки диполя (О) та з кінця інтегрального серцевого вектора (Е); проекція нульової точки поділяє кожну з осей відведення на позитивний та негативний компоненти; ПР - права рука, ЛР - ліва рука, ЛН - ліва нога, е(I), е(II), е(III) - проекції інтегрального серцевого вектора відповідно на осі відведення ПР - ЛР, ПР - ЛН та ЛР - ЛН ( I, II та III - стандартні відведення). Поруч із осями відведень схематично представлені ЕКГ. Кут між вектором Е і віссю I відведення визначає напрямок середньої електричної осі серця; б - схема розташування осей посилених однополюсних відведень від кінцівок; aVR, aVL, aVF (суцільні лінії); знаками "+" і "-" позначені позитивний та негативний полюси відведень.
Перша теоретична концепція генезу ЕКГ, що отримала назву «концепція серцевого диполя», була запропонована Уоллером (1887) і розроблена В. Ейнтховеном (1912). Згідно з теорією Уоллера - Ейнтховена моментний електричний стан працюючого серця може бути представлений так званим еквівалентним серцевим диполем. Диполем називають сукупність двох точкових електричних зарядів, рівних за величиною та протилежних по знаку, що знаходяться на деякій відстані один від одного; останнє може бути як завгодно малим. Навколо диполя утворюється електричне поле. Вважають, що його силові лінії походять від позитивного полюса (витік) і входять у негативний полюс (стік). Перпендикулярно до силових ліній проходять звані ізопотенційні лінії, тобто лінії, у будь-якій точці яких величина електричного потенціалу однакова. Абсолютна величинапотенціалу для ізопотенційних ліній обумовлена їх розташуванням щодо полюсів диполя (рис. 1). Пряма лінія, що проходить через полюси диполя, називається дипольною віссю. В. Ейнтховен розглядав еквівалентний серцевий диполь як гіпотетичне джерело струму в об'ємному провіднику, зробивши при цьому низку припущень, зокрема припустивши, що еквівалентний диполь розташований у центрі грудної кліткияк у об'ємному провіднику, причому цей провідник гомогенний і має форму сфери нескінченного радіусу. Ці припущення дозволяють розглядати серце як еквівалентний диполь незмірно малої величини. Якщо при цьому реєструвати різницю потенціалів з вершин рівностороннього трикутника, за які В. Ейнтховен прийняв праву руку, ліву руку та лонне зчленування, або лобковий симфіз (у практичній електрокардіографії як третя вершина використовується ліва нога), можна за допомогою нескладних розрахунків визначити величину і напрямок (тобто вектори) електрорушійних сил. формують ЕКГ. У процесі роботи серця величина і напрямок електрорушійних сил безперервно змінюються, відповідно змінюється і значення так званого інтегрального вектора серця, за початок якого прийнята точка, що відповідає середині відстані між полюсами диполя.
Згідно з Вілсоном (F. N. Wilson, 1935), який ввів уявлення про інтегральний вектор серця, останній є векторною сумою електрорушійних сил величезної кількості диполів, хоча, з точки зору фізики, цілком закономірно розглядати його як вектор ЕРС єдиного еквівалентного диполя. Проеціруя розташований у просторі інтегральний вектор серця на трикутник Ейнтховена, що лежить у фронтальній площині тіла, отримують так зв. маніфестуючу вісь серця (також є вектором у цій площині). Якщо спроектувати вісь, що маніфестує, на кожну зі сторін трикутника Ейнтховена, виходить скалярна величина ЕРС серця в трьох стандартних відведеннях в даний момент часу. Ці скалярні величини, що реєструються протягом серцевого циклу, формують ЕКГ (рис. 2, а, б).
За I стандартне відведення прийнято розташування реєструючих електродів на правій та лівій руках, за II – на правій руці та лівій нозі, за III – на лівій руці та лівій нозі. Пряму, що з'єднує точки розташування двох електродів протилежної полярності називають віссю даного відведення. Скалярні величини проекції серцевого вектора на сторони трикутника Ейнтховена у кожний момент часу визначаються рівнянням:
e II = e I + e III
де eI, eII, eIII - величина алгебри сигналів, зареєстрованих відповідно в I, II і III стандартних відведеннях. Зазначене співвідношення носить назву правила Ейнтховена; його справедливість підтверджується нескладними тригонометричними розрахунками. Напрямок середньої проекції інтегрального вектора серця на передню площину тіла отримав назву «електрична вісь серця». Його визначають за співвідношенням позитивних та негативних зубців комплексу в I та III відведеннях і вважають одним із важливих параметрів ЕКГ. У клінічній Е. стандартні відведення зберігають своє значення до наст. часу. Пізніше було запропоновано три однополюсні відведення від кінцівок, а також шість однополюсних грудних відведень. Останні призначені для реєстрації векторної проекції дипольного моменту серця на трансверсальну площину тіла. Індиферентний електрод цих відведень (терміналь Вілсона) об'єднує через змішуючі резистори потенціали обох верхніх та лівої нижньої кінцівок. Уявні осі уніполярних відведень з'єднують точки накладання диферентних електродів з центром серця, який має потенціал, близький до нуля, тобто мало змінюється під час серцевого циклу. Дванадцять перерахованих відведень є загальноприйнятими у клінічній електрокардіографії. Насправді, ці відведення чутливі і до недипольних компонентів електричного поля серця, але не забезпечують можливості кількісного визначення останніх. Для точної реєстрації дипольних компонентів розроблено системи ортогональних коригованих відведень. Вони відрізняються тим, що реєстрація ЕКГ проводиться у тривимірній системі координат, осі X, У, Z яких (осі відведень) взаємно перпендикулярні. Масштабні коефіцієнти по осях у добре коригованих системах рівні між собою, а чутливість до недипольних компонентів електричного поля серця відсутня. Дипольна теорія набула широкого визнання. Проте для поліпшення діагностичної інформації створено багато інших систем відведень ЕКГ. Серед них системи множинних відведень ЕКГ, що дозволяють вивчати розподіл потенціалу поверхні тіла та його зміни у часі. Дослідження, виконані з використанням різних систем множинних відведень, показали, що за своєю структурою електричне поле серця набагато складніше за поле, яке мало б виникнути під впливом дипольного джерела струму, і що дипольний опис електричного поля серця - досить грубе наближення. Тому системи ортогональних коригованих відведень, чутливі лише до дипольних компонентів поля, містять хоч і важливу, але не вичерпну діагностичну інформацію. Створення оптимального еквівалентного генератора серця – одне з найважливіших завдань сучасного біофізичного спрямування електрокардіографії.
Електрокардіографічні відведення
Для реєстрації ЕКГ в клініці прийнята система, що включає 12 відведень: три стандартні відведення від кінцівок (I, II III), три посилених однополюсних відведення (по Гольдбергеру) від кінцівок (aVR, aVL, aVF) і шість однополюсних грудних (V1, V2, V3, V4, V5, V6) відведень (за Вілсоном).
Стандартні відведення. Для реєстрації відведень від кінцівок (фронтальна площина проекції інтегрального вектора серця) електроди встановлюють на праве та ліве передпліччя та ліву гомілку. При записі ЕКГ у I відведенні електрод правої руки з'єднаний з мінусом електрокардіографа (негативний електрод), електрод лівої руки - з плюсом (позитивний електрод), вісь відведення розташована горизонтально. II відведення реєструють при розташуванні негативного електрода на правій руці, позитивного - на лівій нозі, вісь відведення направлена зверху донизу і праворуч наліво. Для запису ЕКГ III відведенні негативний електрод електрокардіографа поміщають на ліву руку, позитивний - на ліву ногу, вісь відведення йде зверху вниз і зліва направо. Ще В. Ейнтховен із співробітниками (1913) визначив осі стандартних відведень як сторони рівностороннього трикутника; у цьому випадку кути між осями дорівнюють 60°. Проте, як показали Бюргер та співр. (1948), насправді розташування осей відведень, у тому числі стандартних, дещо відрізняється від їхнього геометричного положення через негомогенную електропровідність тканин у напрямку відведень, складної геометричної форми тіла (в ідеальній моделі Ейнтховена прийнято припущення, що серце розташоване в центрі гомогенної сфери нескінченного радіусу) та інших факторів. Справжнє розташування осей трьох стандартних відведень (трикутник Бюргера) будується кожного відведення з урахуванням цих чинників (вектора відведення) за формулою Бюргера: проекція вектора серця на вісь відведення, помножена на довжину вектора відведення.
Посилені однополюсні відведення кінцівок (рис. 2, б). Відведення aVR: мінус – об'єднаний (індиферентний, за термінологією Гольдбергера) електрод лівої руки та лівої ноги, плюс (активний електрод) – електрод правої руки, вісь йде від середини відстані між лівими електродами (об'єднаний електрод) через центр серця (трикутника) до правої руку. Відведення aVL: мінус – об'єднаний електрод правої руки та лівої ноги, плюс – електрод на лівій руці, вісь проходить знизу вгору та наліво. Відведення aVF: мінус - об'єднаний електрод обох рук плюс - електрод на лівій нозі, вісь розташована вертикально позитивною половиною між позитивними полюсами осей відведень II і III. Таким чином, так звані однополюсні відведення від кінцівок фактично є двополюсними, а однополюсними їх називають за традицією. Полюси цих відведень лежать однією осі з «електричним центром» серця (центр лінії нульового потенціалу електричного поля). Аналіз ЕКГ у відведеннях від кінцівок дозволяє характеризувати напрямок вектора ЕРС у фронтальній площині.

Грудні відведення. Так звані грудні відведення також є двополюсними (назва «однополюсні» зберігається за традицією). Негативний їхній полюс (йому відповідає негативний електрод електрокардіографа) поєднує електроди правої руки, лівої руки та лівої ноги (індиферентний електрод, за термінологією Уілсона). Його потенціал близький до нуля, але не дорівнює йому. Топографічно його можна поєднати із центром серця. Позитивні полюси відповідають положенню грудних електродів, осі проходять між центром серця та грудними електродами. Грудні (позитивні) електроди відведень V1-V6 розташовуються наступним чином (рис. 3): відведення V1 у четвертому міжребер'ї по правому краю грудини, V2 - на тому ж рівні по лівому краю грудини, V3 - на рівні IV ребра по лівій навкологрудинній (парастернальній) ) лінії, V4 - у п'ятому міжребер'ї по лівій середньоключичній лінії, V5 - на рівні V4 по лівій передній пахвовій лінії і V6 на тому ж рівні по лівій середній пахвовій липні. Осі грудних відведень лежать у площині, близькій до горизонтальної; вони дещо опущені у бік позитивних електродів осей відведень V5 і V6. Аналіз ЕКГ, зареєстрованої у грудних відведеннях, дозволяє оцінити відхилення вектора ЕДС у горизонтальній площині. Дванадцять загальноприйнятих відведень ЕКГ дають основну і здебільшого достатню інформацію про ЕДС серця в нормі та при патології.
У електрокардіографії застосовуються також додаткові відведення у випадках, коли прийняті відведення виявляються недостатніми. Необхідність використовувати додаткові відведення виникає, наприклад, при аномальному розташуванні серця в грудній клітці, у разі, якщо типова клінічна картина інфаркту міокарда не знаходить чіткого відображення в 12 загальноприйнятих відведеннях ЕКГ, при порушеннях серцевого ритму, які не вдається ідентифікувати на основі аналізу ЕК відведеннях та в деяких інших випадках. Крайні праві грудні відведення V3R – V6R реєструють праворуч від грудини симетрично V3-V6 при декстрокардії. Крайні ліві грудні відведення – V7 (на рівні V4 – по задній пахвовій лінії), V8 та V9 (на тому ж рівні відповідно по лівій лопатковій та паравертебральній лініях) – при задніх та бічних інфарктах міокарда. Високі грудні відведення - V2/1, V2/2, V2/3, V3/4, V3/5, V3/6 (електроди розташовуються на два або одне міжребер'я вище, ніж у відведеннях V1-V6; надрядковий індекс позначає міжребер'я) - при базальних передніх інфарктах та низькі грудні відведення – V1/6, V6/2, V6/3, V7/4, V7/5, V7/7. Останні використовуються при зміщенні серця грудної порожнини у разі низького стояння діафрагми.
Відведення Ліаном (L) або S5 застосовують для уточнення діагнозу складних аритмій: його реєструють при положенні рукоятки комутатора на I відведенні, електрод для правої руки розташовують у другому міжребер'ї у правого краю грудини, електрод для лівої руки - у підстави мечоподібного відростка, справа або ліворуч від нього, залежно від того, при якому положенні електрода краще виявляється зубець Р.

Відведення по Небу (W. Nehb) записують при положеннях рукоятки перемикача на стандартних відведеннях, електроди яких поміщають на грудну клітину (рис. 4): електрод для правої руки у другому міжребер'ї біля правого краю грудини (2), електрод для лівої руки (LA ) - у точку, що знаходиться на рівні верхівкового поштовху по лівій задній пахвовій лінії (2), для лівої ноги - на область верхівкового поштовху (3). Реєструють три відведення: D (dorsalis) у положенні перемикача на I відведенні, A (anterior) – на II відведенні, I (inferior) – на III відведенні. Осі цих відведень становлять малий трикутник Неба. Відведення Неба часто застосовують при проведенні велоергометричних та інших функціональних електрокардіографічних проб з фізичним навантаженням. Значення їх як додаткових для діагностики локальних уражень міокарда є дискутабельним. Три відведення (трикутник) Арріги розташовуються в сагітальній площині тіла. Вони не набули широкого застосування. Досить рідко реєструються стравохідні відведення Ео. Активним електродом відведень Ео служить олива дуоденального зонда, з'єднана дротом з позитивним полюсом електрокардіографа; негативним полюсом є об'єднаний електрод Вілсон. Оливу послідовно встановлюють трьох рівнях: з відривом 33 див (Eo33), 35-45 (Eo33-Ео45) і 45- 50 див (Ео45 - Еo50) від верхніх різців. У цих відведеннях добре реєструються передсердний зубець Р та зміни ЕКГ при інфаркті міокарда задньої стінки лівого шлуночка. Найчастіше стравохідні відведення застосовують для діагностики порушень ритму серця, що погано ідентифікуються на ЕКГ у загальноприйнятих відведеннях. Зміни передсердного зубця добре виявляються також у ендобронхіальних відведеннях. Інші додаткові відведення ЕКГ мають ще більш обмежене застосування.
У наукових клінічних дослідженнях широко застосовується метод реєстрації ЕКГ у 35 однополюсних грудних відведеннях за Мароко (P. Maroko, 1972) та електрокардіотопографія – синхронна реєстрація ЕКГ у 50 грудних відведеннях, запропонована Р. 3. Аміровим (1965). Реєстрацію ЕКГ у багатьох відведеннях доцільно проводити на багатоканальних електрокардіографах, аналіз таких ЕКГ вкрай трудомісткий і зазвичай проводиться із застосуванням електронної обчислювальної техніки. Зазначені методи найчастіше застосовують для оцінки впливу тих чи інших лікарських засобівна інтенсивність рубцювання вогнища інфаркту міокарда
Синхронна реєстрація ЕКГ у кількох відведеннях та розробка проблеми автоматизації аналізу ЕКГ показали можливість заміни 12 загальноприйнятих відведень трьома коригованими ортогональними відведеннями ЕКГ. Ці відведення розроблені з урахуванням асиметрії електричного поля серця поверхні тіла. Нерівномірність потенціалів під електродами компенсується додатковими грудними електродами та електричними опорами до полюсів відведень, що розташовані близько до серця. В результаті три коригованих відведення X, Y, Z виходять істинно ортогональними (взаємно перпендикулярними) у фізичному сенсі, тобто зубці ЕКГ у цих відведеннях є точними проекціями еквівалентного серцевого диполя на три взаємно перпендикулярні осі простору. Останнє дозволяє проводити кількісний просторовий аналіз коригованих ЕКГ, достатній для опису динаміки ЕДС серця в нормі та при патології. Зазвичай застосовують системи коригованих відведень, запропоновані Франком (Е. Frank, 1956). а також Мак-Фі та Парунгао (R. McFee, A. Parungao, 1961).

Електрокардіографічна діагностика
Водієм серцевого ритму у здорових людейє синусно-передсердний вузол (рис. 5), від якого збудження поширюється скоротливим міокардом передсердь внизу і трохи вліво (це відбивається на ЕКГ формуванням передсердного зубця Р) і одночасно по міжвузлових шляхах швидкого проведення - до передсердно-шлуночкового вузла. Завдяки цьому імпульс потрапляє до передсердно-шлуночкового вузол ще до закінчення збудження передсердь. У передсердно-шлуночковому вузлі імпульси дещо затримуються, що дозволяє завершити механічну систолу передсердь до початку систоли шлуночків, а потім швидко проводяться по передсердно-шлуночковому пучку (пучку Гіса), його стовбуру і ніжкам, розгалуження яких через волокна Пуркіньє передають збудження. шлуночків. Порушення міокарда шлуночків починається з міжшлуночкової перегородки (перші 0,01-0,03 сек. часу, що займає комплекс QRS), інтегральний вектор якого орієнтований вправо і вперед. Наступні 0,015-0,07 сек. збуджується міокард верхівок правого та лівого шлуночків від субендокардіальних до субепікардіальних шарів, їх передня, задня та бічна стінки, і в останню чергу збудження поширюється на основу правого та лівого шлуночків (0,06-0,09 сек.). Інтегральний вектор (ІВ) серця в період між 0,04 та 0,07 сек. з початку збудження шлуночків (ВВ 0,06-0,09 сек.) орієнтований вліво і вниз до позитивного полюса відведень II і V4, V5; ВЕРБ 0,06-0,09 сек. QRS – вгору та злегка вправо.
На ЕКГ (рис. 6) визначаються: ізоелектрична лінія (ізолінія), горизонтальний відрізок, що записується під час діастоли (між зубцем Т одного з циклів і зубцем Р наступного циклу), зубці - відхилення кривої вгору (позитивні зубці) або вниз (негативні зубці ) від ізоелектричної лінії або інших горизонтальних сегментів із закругленими або гострими вершинами. Передсердний зубець Р, а також зубці Т і U, що відносяться до шлуночкового комплексу, мають закруглені вершини, іноді називають хвилями. Тимчасові проміжки між однойменними зубцями сусідніх циклів звуться міжциклових інтервалів, а між різними зубцями одного циклу - внутрішньоциклових інтервалів. Відрізки ЕКГ між зубцями позначають як сегменти, якщо описується як їх тривалість, а й конфігурація. Вони можуть зміщуватися вгору (елевація) або вниз (депресія) щодо ізолінії. Групу зубців та сегментів, що відбивають процес збудження або його фазу у відділах серця, позначають як комплекс. Розрізняють зубець Р, що відбиває поширення збудження по передсердям, комплекс QRST (шлуночковий комплекс), що відповідає збудженню шлуночків і складається з комплексу QRS (поширення збудження, або деполяризація шлуночків) і кінцевої частини (сегмент RS - Т і зубець Т - згасання збудження, ), а також не завжди реєстрований зубець U (згасання збудження системи Гіса - Пуркіньє). У комплексі QRS можуть бути відсутні зубці Q або (і) S (форми RS, QR, R). Можуть також реєструватися два зубці R або S, при цьому другий зубець позначається R' (форми RSR" і RR") або S".

Мал. 7. Електрокардіограма здорової людини: ритм синусовий, 60 скорочень за 1 хв.; інтервали: Р - Q = 0,13 сек., Р = 0,10 сек., QRS = 0,09 сек., QRST = 0,37 сек.
Нормальна електрокардіограма (рис. 7) характеризується синоатріальним, або синусовим (номотопним), регулярним ритмом із частотою збудження шлуночків 60-80 за 1 хв. Синусовий ритм визначається за наявності позитивного зубця Р у відведеннях I, II, aVF, V6, (PI,II, aVF, V6) та двофазного з позитивною першою фазою або позитивного P(V1) перед комплексом QRS. Характеристика зубця Р при синусовому ритмі залежить від орієнтації векторів зубця Р вниз та вліво, до позитивного полюса відведень II та V3-6. Регулярність ритму визначається рівністю міжциклових інтервалів (РР або RR). При нерегулярному синоатріальному ритмі (синусова аритмія) інтервали РР (RR) різняться на 0,10 сек. и більше. Нормальна тривалість збудження передсердь, що вимірюється за шириною зубця Р, дорівнює 0,08-0.10 сек. Час передсердно-шлуночкового проведення - інтервал Р-Q(R) - в нормі дорівнює 0,12-0,20 сек. Час поширення збудження по шлуночкам, що визначається за шириною комплексу (QRS, становить 0,06-0,10 сек. Тривалість електричної систоли шлуночків - інтервал QRST (Q-Т), що вимірюється від початку комплексу QRS до закінчення зубця T, - в нормі залежить від частоти ритму (належна тривалість Q-T) Вона підраховується за формулою Базетта: Q -T(належна) = К√C де К - коефіцієнт, що становить 0,37 для чоловіків і 0,39 для жінок і дітей, С - тривалість серцевого циклу (величина інтервалу R-R) в секундах.Збільшена або зменшення інтервалу Q-Т більш ніж на 10% є ознакою патології.Нормальний зубець Р найбільш високий (до 2-2,5 мм) у II відведенні; I, aVF, V2-V6) позитивний, нижче РII Зубець P(aVR) негативний, Р(V1) двофазний з першою більшою позитивною фазою Зубці Р(III) і Р(aVL) позитивні низькі (іноді неглибокі негативні). QRS, відповідно до напрямку векторів збудження міжшлуночкової перегородки (вправо, вперед), вільних стінок лівого шлуночка (вліво, вниз) та основи шлуночків (вгору, вправо), полягає у відведеннях I, II, III, aVL, aVF, V5-V6 з маленького початкового негативного зубця Q (не більше 0,03 сек.), високого зубця R і маленького кінцевого негативного зубця S. Така форма обумовлена нормальним розташуванням середньої електричної осі серця - середнього вектора QRS (AQRS) у фронтальній площині відведень від кінцівок вниз і вліво - до позитивного полюса II відведення та лівих грудних. Відповідно найвищий зубець Я у відведеннях II, V4, V5. Також позитивним реєструється нормальний зубець T(I, II, III, aVL, aVF, V3-V6). Однакова орієнтація AQRS і AT у фронтальній площині пояснює велику амплітуду зубця Т у тих відведеннях, де вище зубець R (напр., у відведенні II). У відведенні aVR основний зубець комплексу QRS (зубець S) і зубець T - негативні, оскільки відповідні вектори спрямовані на мінус цього відведення. У відведенні V1 реєструється комплекс rS (малою літерою позначають зубці щодо малої амплітуди, коли необхідно спеціально підкреслити співвідношення амплітуд), у відведеннях V2 та V3 – комплекс RS або rS. Зубець R у грудних відведеннях збільшується праворуч наліво (від V1 до V4-5) і далі дещо зменшується до V6. Зубець S зменшується праворуч наліво від V2 до V6. Рівність різноспрямованих зубців в одному відведенні (напр., R і S) Гранту визначає перехідну зону - відведення в площині, перпендикулярній середньому просторовому вектору комплексу QRS. У нормі перехідна зона комплексу QRS знаходиться між відведеннями V2 та V4. Зубець може бути як позитивним, і негативним, зубець Т(V2) зазвичай позитивний. Зубець Т найвищий у відведеннях Vз або V4. Зубці Т(V5) та Т(V6) позитивні; вони нижче, ніж T(V4) та вище, ніж Т(V1). Сегмент RS - Т у всіх відведеннях від кінцівок та у лівих грудних відведеннях реєструється на рівні ізоелектричної лінії. Невеликі горизонтальні зсуви (вниз до 0,5 мм або вгору до 1 мм) сегмента RS-T у здорових людей можливі, особливо на тлі тахікардії або брадикардії, але необхідно у всіх випадках виключати патологічний характер подібних зсувів шляхом динамічного спостереження, проведення функціональних проб або зіставлення з клінічними даними. У відведеннях V1, V2, V3 сегмент RS-T розташований на ізоелектричній лінії або зміщений вгору на 1-2 мм.
Варіанти нормальної ЕКГ визначаються переважно розташуванням серця в грудній клітці. Вони розглядаються умовно як повороти серця навколо трьох осей: передньо-задньої (визначається за положенням AQRS - нормальне, горизонтальне, вертикальне, відхилення електричної осі вліво та вправо), поздовжньої (по і проти годинникової стрілки) та поперечної (поворот верхівкою серця вперед чи назад ).
Положення електричної осі (рис. 8) визначається за величиною кута α (див. рис. 2): нормальне положення - від + 30 до + 69°, горизонтальне - від 0 до +29°, вертикальне - від +70 до +90°, відхилення вліво - від - 1 до -90°, вправо - від +91 до ±180°. При горизонтальному положенні електричної осі серця зубець R(I) високий (AQRS паралельна осі I відведення) вище, ніж зубець R(II); R III< S III; R (aVF) ≥ S(aVF).
При відхиленні електричної осі вліво R I > R II > R (aVF)< S(aVF) (r III < S III). При вертикальном положении и отклонении AQRS вправо R I низкий, увеличивается S I и R III. Угол α определяется построением в системе осей стандартных отведений или по специальным схемам и таблицам после получения алгебраической суммы амплитуд зубцов комплекса MRS в любых двух отведениях от конечностей (обычно в I и III).
На ЕКГ при повороті серця навколо поздовжньої осі за годинниковою стрілкою для початкової частини шлуночкового комплексу характерна форма RS (I, V5, V6 і III qR). При повороті проти годинникової стрілки реєструються qR (I, V5, V6) RS III, помірне збільшення R (V1V3) (RS V1, RS V3) без усунення перехідної зони. Поворот серця верхівкою вперед відображається формою qR у відведеннях I, II та III. Для повороту серця верхівкою назад, або типу S I, S II, S III, характерна початкова частинашлуночкового комплексу, що має форму RS I, RS II, RS III.
Зміни на електрокардіограмі за деяких патологічних станів. Декстрокардія внаслідок дзеркального щодо сагітальної площини зміни топографії серця та зміщення його вправо зумовлює орієнтацію AP, AQRS та АТ вправо, тобто до мінусу I відведення та до позитивного полюса III відведення. На ЕКГ реєструється глибокий зубець S I (rS I), негативні зубці Р I та T I, високий зубець R III та позитивні зубці Р III та T III, грудні відведення зменшення вольтажу QRS у лівих позиціях при поглибленні зубця S(v5,6). При взаємному переміщенні електродів правої та лівої руки на ЕКГ у I та III відведеннях реєструються зубці звичайної форми та напрямки. Така заміна електродів та реєстрація додаткових грудних відведень V(3R), V(4R), V(5R), V(6R) дозволяють підтвердити висновок та виявити чи виключити іншу патологію міокарда при декстрокардії. На відміну від декстрокардії при декстроверсії зубець P I,II,V6 позитивний, початкова частина шлуночкового комплексу має форму qR1, V6 та RSV (3R).
Зміни ЕКГ при гіпертрофії того чи іншого відділу серця обумовлені збільшенням його едс і внаслідок цього збільшенням та відхиленням у бік гіпертрофованого відділу вектора сумарного едс серця. При цьому збільшений середній, кінцевий або (рідше) початковий вектор проектується на паралельні осі відведень зубцями збільшеної амплітуди (високі зубці P, R або глибокий зубець S) або зміненої форми. При гіпертрофії деяких відділів серця визначається невелике розширення відповідного зубця або його внутрішнього (інтринсікоїдного) відхилення, тобто часу від початку зубця Р або шлуночкового комплексу до моменту, що відповідає максимуму їхнього позитивного відхилення. При гіпертрофії шлуночків може змінитися кінцева частина шлуночкового комплексу: зміщується вниз сегмент RS - Т і стає нижчим або інвертується (стає негативним) зубець Т у відведеннях з високим R. Така зміна форми шлуночкового комплексу позначають як дискордантність (різноспрямованість) сегмента RS - Т і зубця Т по відношенню до зубця R. Спостерігається також дискордантність сегмента RS-Т і зубця Т по відношенню до зубця S у відведеннях з глибоким зубцем S.

Мал. 9. Електрокардіограма при гіпертрофії лівого передсердя: зубець Р розширений (0,14 сек.), P I, V4-V6 двогорбий, P II з сплощеною вершиною; внутрішнє відхилення зубців P I, V6 дорівнює 0,10 сек., двох фазний зі збільшеною негативною фазою.
При гіпертрофії лівого передсердя (рис. 9) зубець Р розширюється до 0,11 – 0,14 сек., стає двогорбим (Р mitrale) у ряді відведень від кінцівок (I, II, aVL) та лівих грудних відведеннях, рідше сплочується його вершина , збільшується амплітуда другої вершини Час внутрішнього відхилення зубця P I,II,V6 > 0,06 сек. іноді відхиляється вліво вісь зубця Р або вісь його другої половини. Найбільш частою і достовірною ознакою гіпертрофії лівого передсердя є збільшення негативної фази PV1(+РV1< -PV1), реже появление второй отрицательной фазы P (V2,V3).

Мал. 10. Електрокардіограма при гіпертрофії правого передсердя та правого шлуночка у хворого з хронічним легеневим серцем (S – тип ЕКГ). Зубець P II,III,aVF високий (P II>=2,5 mm), нормальної ширини (0,09 сек.), злегка загострена вершина P (III aVF), AP вертикальна. кут а> = 90 °. Тип RS (I-III, V1-V6) зі зміщенням перехідної зони вліво R (V4,6)< S (V4,5).
Гіпертрофія правого передсердя (рис. 10) характеризується збільшенням амплітуди та гострою формою зубця P II, III, aVF (P pulmonale), АР має вертикальне положення, рідше відхилена вправо, іноді злегка збільшується зубець S(V1V2).
Мал. 11. Електрокардіограма при гіпертрофії лівого шлуночка з ознаками його систолічного навантаження: комплекс QRS(V5,6) форми R (відсутні Q (V5,6) та S (V5,6); R (V5,6) > R(V4); R I > R II >= R III< S III (угол a = + 16°), S (V1V1) - глубокий, R (V5) + S (V3) >= 45 мм, RS - TI,II, aVL, V4 - V6 зміщений вниз, Т (V4-V6) негативний, асиметричний. Визначаються також ознаки гіпертрофії лівого передсердя.
При гіпертрофії лівого шлуночка на ЕКГ реєструється (рис. 11) високий зубець R у лівих грудних відведеннях та глибокий зубець S V1V2. При типових для гіпертрофії лівого шлуночка формах qR та R комплексу QRSv9 або звичайній формі qRs високоспецифічною ознакою є R(V6)>=R(V4); дещо менш надійні ознаки R (V5)>R (V4), форма qR (V6) при зміщенні перехідної зони вправо, ряд критеріїв Соколова - Лайона - R (V5) + S (V1,2) > 35 мм (для осіб старше 40 років) і більше 40-45 мм (для осіб до 40 років), R (V5,4,6) > 25 mm, S (v 1,2) > 20 mm, R (aVL) > 11 mm та ін. Лівошлуночкова гіпертрофія частіше спостерігається горизонтальне положення або відхилення вліво AQRS, але воно може бути нормальним і навіть вертикальним. Підтвердженням гіпертрофії лівого шлуночка і вказівкою на її вираженість, наявність вторинних дистрофічних змін міокарда є дискордантні зміни сегмента RS-T і зубця T. у відведеннях з глибоким зубцем S (V1, V2,III та ін) сегмент RS-T зміщений вгору, зубець Т високий позитивний. Менш виражені зміни кінцевої частини шлуночкового комплексу при лівошлуночковій гіпертрофії характеризуються зниженням зубця Т у лівих грудних відведеннях; при цьому Т(V1) > T(V6).
Значне збільшення амплітуди зубця P(V1,V2,V3) часто при нормальному положенні AP спостерігається при вроджених вадах серця (Р congenitale). Комбінована гіпертрофія обох передсердь нерідко відбивається на ЕКГ (рис. 12) поєднанням ряду описаних вище ознак гіпертрофії кожного з передсердь: одночасне розширення зубця Р та збільшення амплітуди загострених P (II,III,aVF), розщеплення P (I,V6), збільшення та позитивної та негативної фази P(V1) .
Практичне значення має здійснена Кабрерою та Монроєм (Е. Cabrera, J. R. Monroy, 1952) спроба визначити за змінами ЕКГ тип хронічного гемодинамічного навантаження шлуночка, що лежить в основі розвитку його гіпертрофії. При діастолічному (ізотонічному) перевантаженні лівого шлуночка (недостатність аорти або мітрального клапана та інші вади серця) комплекс QRS (V5V6) часто має форму QR з високим зубцем R і нерідко з поглибленим зубцем Q нормальної ширини. Зубець Т може бути позитивним (Т Cabrera), частіше у молодих людей. В. І. Маколкін (1973) відзначив зниження та інверсію зубця одночасно із зменшенням глибини зубця Q (V5V6) у міру прогресування ураження серця у таких хворих. При систолічному (ізометричному) перевантаженні лівого шлуночка (наприклад, при стенозі гирла аорти) найчастіше спостерігається форма R (V5V6) або qR (V5V6) з дуже маленьким q(V6), зміщення сегмента RS-T(V5V6) вниз та негативний зубець T (V5V6). У правих грудних відведеннях реєструється rS і іноді QS з піднятим сегментом RS-Т та позитивним асиметричним зубцем Т.
Мал. 12. Електрокардіограма при гіпертрофії правого шлуночка та обох передсердь. Відхилення AQRS праворуч, QRS (V1) форми R3, S (v1)< S (V2V3), RS - T (II,III,V1-V4) смещен вниз, Т (II,III,aVF,V1-V4) отрицательный. Зyбец P уширен (0,14 сек.); расщеплен в отведении II, зубец Р двухфазный с увеличенной отрицательной фазой в III, V1, aVF; P(V2V3) - высокий, заостренный.
Гіпертрофія правого шлуночка на ЕКГ (рис. 12) представлена високим зубцем R (V1) (типи qR, R, Rs, RS) або R (V1) (типи rSR", RSR", rR" при нормальній ширині QRS) та глибоким зубцем S (V4) (типи rS, RS, Rs при зміщенні вліво перехідної зони) При типах qR, R, Rs і rS (V1) зазвичай реєструється депресія сегмента RS-T(V1) та інверсія зубця T(V1). RS(V1) - амплітуда S(V1)< S (V2V3). Электрическая ось сердца обычно отклонена вправо или расположена вертикально угол a >+100° є ознакою гіпертрофії правого шлуночка, якщо немає блокади лівої задньої гілки пучка Гіса. Описана форма ЕКГ при гіпертрофії правого шлуночка спостерігається при вадах серця та в окремих випадках тяжкого хронічного легеневого серця (типи qR, RS, Rs(V1)). У більшості випадків хронічного легеневого серця реєструється S-тип ЕКГ (див. рис. 10) з вираженим зубцем S(V1) та низьким зубцем r(V1). У цих випадках наявність гіпертрофії правого шлуночка підтверджується зміщенням перехідної зони вліво або зменшенням амплітуди S(V1) (Sv1< < 3 mm и меньше Sv2v3), или типом rSr"(V1), или отклонением AQRS вправо. Признаки систолической (qRv1, RSv1) и диастолической (RSR"v1) перегрузок на фоне гипертрофии правого желудочка имеют диагностическое значение лишь при врожденных пороках сердца.
Комбінована гіпертрофія обох шлуночків який завжди знаходить свій відбиток на ЕКГ, іноді реєструються лише ознаки гіпертрофії лівого желудочка. У поодиноких випадках вдається виявити редуковані ознаки право- та лівошлуночкової гіпертрофії.

Мал. 13. Електрокардіограма при синдромі Вольффа - Паркінсона - Уайта: інтервал Р-Q дорівнює 0,11 сек., Комплекс QRS у відведеннях II, III, aVF, V3 - V6 починається Дельта-хвиля (0,06-0,08 сек.) , спрямованої вгору, а у відведеннях I, aVL - вниз; ширина QRS дорівнює 0,13 сек.
Синдром (феномен) Вольффа-Паркінсона - Уайта, що є одним з різновидів синдрому передчасного збудження шлуночків (див. Вольффа - Паркінсона - Уайта синдром), обумовлений передчасним поширенням збудження з передсердь через додаткові шляхи швидкого проведення імпульсу (пучок Кента, волокон) відділи одного із шлуночків або міжшлуночкової перегородки. Відповідно до цього передчасне збудження міокарда шлуночків на ЕКГ виражається дельта-хвильою (низькоамплітудні коливання) на початку розширеного нею комплексу QRS та укороченням інтервалу Р-Q (рис. 13). У типових випадках синдрому Вольфа - Паркінсона - Уайта тривалість A-хвилі становить 0,04-0,08 сек., P-Q -0,08 - 0,11 сек., Комплекс QRS 0,12-0,15 сек. При атиповому перебігу цього синдрому збудження проводиться у шлуночок через волокна Махейма; при цьому дельта-хвиля займає 0,02-0,03 сек., Інтервал Р-Q не укорочений, комплекс QRS не розширений. Передчасне синхронне збудження обох шлуночків (через пучки Тореля та Джеймса) проявляється на ЕКГ укороченням інтервалу Р-Q (нижче 0,11 сек.) без зміни комплексу QRS. Укорочення інтервалу Р-Q (R) може виникнути і внаслідок інших причин (прискорення проведення по передсердно-шлуночковому вузлу, внутрішньопередсердних провідних шляхів), тому таку зміну ЕКГ рекомендується називати синдромом укороченого інтервалу Р-Q (P-R), за термінологією (1980) та класифікації порушень ритму серця (1982) групи експертів ВООЗ. При синдромі Вольффа – Паркінсона – Уайта та інших синдромах короткого інтервалу Р-Q часто виникають пароксизмальні порушення ритму серця.
Порушення внутрішньошлуночкової провідності (див. Блокада серця) класифікуються на підставі концепції про трипучкову будову внутрішньошлуночкової провідної системи. Відповідно до цієї концепції пучок Гіса (ствол передсердно-шлуночкового пучка) ділиться на три функціонально самостійні гілки (див. рис. 5): ліву передню (передня гілка лівої ніжки), ліву задню (задня гілка лівої ніжки) та праву (права ніжка). Основні гілки діляться в субендокардіальному шарі міокарда на численні дрібні розгалуження, які закінчуються провідними м'язовими волокнами Пуркіньє.
Між периферичними розгалуженнями передньої і задньої лівих гілок (гілки лівої ніжки) є мережа анастомозів провідникових волокон, по яких у разі блокади однієї з них збудження швидко (за 0,01- 0,02 сек.) поширюється з неураженої гілки в блок . Це зумовлює нормальну ширину комплексу чи незначне його розширення (до 0,11 сек.) при блокаді однієї з лівих гілок. Він стає ширшим (0,11-0,13 сек.) при поєднанні блокади лівої гілки з блокадою анастомозів. Між правою та лівими гілками анастомозів немає, тому при блокаді правої гілки або обох лівих гілок комплекс QRS значно поширений (0,12 сек. і більше). Терміном «блокада гілки пучка Гіса» позначають припинення проведення імпульсу по одній гілки, а терміном «неповна блокада гілки» - уповільнення проведення по ній або припинення проведення частини її розгалужень. Блокада гілки може бути постійною (на даній ЕКГ або на кількох) і непостійною (перемежується, інтермітує).

Мал. 14.
Блокада лівої передньої гілки пучка Гіса на ЕКГ (рис. 14 а) характеризується в I відведенні комплексом qR, в III відведенні - комплексом rS і вираженим відхиленням вліво (кут а> = -30 °). При блокаді задньої гілки реєструється комплекс RS1 і qR III з відхиленням електричної осі вправо (а> = +90 °). Діагноз блокади лівої задньої гілки можна поставити за ЕКГ, тільки якщо її ознаки з'являються в динаміці протягом нетривалого періоду між зареєстрованими послідовно ЕКГ. У всіх інших випадках для цього укладання необхідно по клин. даним виключити гіпертрофію правого шлуночка та вертикальне положення серця, при яких на ЕКГ реєструються ідентичні зміни. Блокада правої ніжки на ЕКГ (рис. 14 б) характеризується розширенням комплексу QRS до 0,12 сек. і більше, широким зубцем S I,v6 (qRS I,v6) і комплексом RSR" (V1) з широким і високим R 1/V1. Положення електричної осі нормальне, вертикальне або горизонтальне. Зубець Т(V1) негативний. При неповних блокадах будь-який з лівих гілок форма комплексу QRS в I і III відведеннях така ж, а відхилення AQRS вліво або вправо менше, ніж при повній блокаді відповідної гілки.Для їх точної діагностики необхідно проаналізувати динаміку конфігурації комплексу. ,08-0,11 сек., комплексом rSr (V1) або rSR (V1) з невеликим розширенням зубця r (V1) або S (1,V3,aVL), або появою комплексу rSr" + + Sr" (V1) динаміці.
Блокада двох гілок (двопучкова блокада) пучка Гіса веде до запізнення збудження або правого шлуночка і однієї зі стінок лівого (блокада правої та однієї з лівих гілок), або всього лівого шлуночка (блокада обох гілок лівої ніжки). При блокаді правої та однієї з лівих гілок на ЕКГ реєструються ознаки блокади кожної з них (рис. 14 в), так як блокована стінка лівого шлуночка збуджується з меншою затримкою, ніж правий шлуночок: ширина QRS>0,12 сек., ознаки блокади правої ніжки поєднуються із значним відхиленням AQRS вліво (при одночасної блокаді лівої передньої гілки) або вправо (при поєднанні з блокадою дівою задньої гілки). При блокаді обох лівих гілок (блокада лівої ніжки) обидві стінки лівого шлуночка збуджуються приблизно з однаковим запізненням, тому на ЕКГ ознаки блокади кожної з цих гілок чітко не реєструються, і комплекс QRS має досить своєрідну форму (рис. 14, г) – широкий зубець R I,V6 (ширина > 0,12 сек.) з сплощеною або зазубреною вершиною (зубець Q (V5) відсутня) та широкий глибокий зубець Sv1v2 (rS або QS); сегмент RS-Т та зубець T у відведеннях I, V1, V2 та V3 різко дискордантні основному зубцю комплексу QRS.
При блокаді всіх трьох гілок (трьохпучкова блокада) виникає неповна або повна атріовентрикулярна блокада дистального рівня. При дистальній атріовентрикулярній блокаді I плі II ступеня на ЕКГ поряд з подовженням інтервалу Р-Q або блокування окремих шлуночкових комплексів реєструються ознаки блокади двох гілок пучка Гіса. Повна дистальна атріовентрикулярна блокада характеризується виникненням власне шлуночкового (ідіовентрикулярного) заміщуючого ритму з аберантною (різко зміненою) формою шлуночкового комплексу на кшталт двопучкової блокади.
Під час нападу стенокардії (див. Стенокардія), а в частині випадків після закінчення болю або в міжприступному періоді на ЕКГ реєструється депресія сегмента RS-T та зниження або інверсія зубця Т. Ці зміни ЕКГ пов'язані з ішемією найбільш вразливих щодо кровопостачання субендокардіальних та частково інтрамуральних шарів міокарда стінки лівого шлуночка Короткочасна елевація сегмента RS – Т спостерігається при так званій стенокардії Принцметалу (див. Стенокардія). Елевація сегмента RS-Т відбиває короткочасну трансмуральну ішемію. При стенокардії на ЕКГ нерідко виявляються різні види порушення серцевого ритму і провідності. Однак більш ніж у половини хворих на стенокардію в міжприступному періоді на ЕКГ можуть бути повністю відсутні ознаки ішемії міокарда або їх важко ідентифікувати на тлі інших змін ЕКГ (наприклад, змін сегмента RS-T і зубця Т при гіпертрофії лівого шлуночка). У таких випадках для виявлення прихованої коронарної недостатності застосовують функціональні електрокардіографічні проби. Найбільшого поширення набули електрокардіографічні проби з дозованим фізичним навантаженням: велоерго метрична проба, проба на тредмілі (див. Ергографія) та ін. Ці проби, як і фармакологічні із застосуванням дипіридамолу (курантила), ізопреналіну або ергометрину, а також гіпокс ішемічну хворобу серця. На ЕКГ позитивний результат проби характеризується появою описаних вище ознак ішемії міокарда та аритмій, а клінічно – нападом стенокардії або її еквівалентів. Електрокардіографічна проба з нітрогліцерином дає різноспрямовані зміни, які складно інтерпретувати. Застосовують її переважно у випадках зміненої вихідної ЕКГ. Ортостатична проба (див. Ортостатичні проби) має обмежене застосування. При цій пробі знімають ЕКГ хворого в горизонтальному положенні, потім у вертикальному - відразу після вставання і далі через 30 с, 3, 5, а іноді і 10 хв. нерухомого стояння. Проба вважається позитивною при депресії на ЕКГ в ортостазі сегмента S-Tта інверсії зубця T. Усі функціональні електрокардіографічні проби проводять вранці натще або через 3 години після сніданку. Остаточне рішення про проведення проби приймають у день її проведення після реєстрації вихідної ЕКГ. Зняття таких ЕКГ залежить від часу виникнення змін у міокарді під впливом проби.
У діагностиці інфаркту міокарда електрокардіографія грає поряд з клінікою провідну роль. З її допомогою виявляють специфічні діагностичні симптоми, визначають локалізацію, широкість, глибину ураження та оцінюють динаміку інфаркту. Поразки, що розвиваються в осередку інфаркту міокарда, мають три зони морфологічних змін: зону некрозу в центрі (ближче до внутрішніх шарів), зону різкої дистрофії («пошкодження») і зону ішемії міокарда по периферії вогнища. Це зумовлює відхилення вектора Q (першої половини комплексу QRS) та вектора Т у бік, протилежний зоні інфаркту, а вектор S-Tу бік спрямування цієї зони. Відповідно на ЕКГ у відведеннях з позитивним полюсом (рис. 15) над осередком збільшується і розширюється зубець Q, зменшується зубець R, сегмент RS-T зміщується вгору, зубець Т стає негативним симетричним (коронарним). У відведеннях з позитивним полюсом з боку серця протилежної зоні інфаркту, спостерігаються реципрокні (взаємозворотні) зміни зубців ЕКГ: збільшується зубець R (наприклад, R (V1V2) при задньобазальному інфаркті), зменшується зубець S, сегмент RS-Т зміщується вниз отолінії Т стає високим симетричним.
Мал. 15. Схема генезу електрокардіографічних ознак інфаркту міокарда: зображений гострий інфаркт задньої стінки лівого шлуночка, початковий вектор збудження - Q збільшений і орієнтований у бік, протилежний осередку некрозу, він проектується до мінусу III відведення (збільшений Q III) і до плюс III відведення (збільшений Q III) R (V2) – реципрокна ознака). Вектор S - Т - орієнтований у бік інфаркту, відповідно сегмент RS - T III піднятий і RS - T(V3) опущений.
Мал. 16
Динаміка змін ЕКГ відповідає стадіям розвитку інфаркту. Найгостріша стадія протягом перших годин або доби хвороби у зв'язку з трансмуральним пошкодженням стінки шлуночка супроводжується різким зміщенням сегмента RS - Т вгору (рис. 16) - утворюється монофазна крива (всі елементи ЕКГ з одного боку від ізолінії). Потім збільшується амплітуда та ширила зубця Q (через 4-12 годин, рідше наприкінці перших - на другу добу інфаркту). Негативний коронарний зубець Т з'являється не раніше кінця першої доби. Збільшення зубця Q, інверсія зубця Т збігаються за часом з деяким зменшенням елевації RS-T. Спостереження М. І. Кечкер зі співр. (1970-1976) показали, що на 3-5 добу інфаркту міокарда зубець Т стає менш глибоким, а нерідко навіть позитивним або не зазнає змін протягом 5-7 днів. На 8-12-й день захворювання зубець Т повторно інвертується (хибно-ішемічні зміни ЕКГ) або починає швидко поглиблюватись (у випадках, коли він залишався негативним). Одночасно наближається до ізолінії сегмент RS-Т. На 14-18-й день положення сегмента RS-Т нормалізується (стійка елевація його в рубцевій стадії інфаркту – ознака аневризми лівого шлуночка), а зубець Г досягає максимальної глибини (закінчення гострої – початок підгострої стадії інфаркту міокарда). Повторна інверсія зубця Т, мабуть, обумовлена аутоімунною реакцією міокарда, що оточує патологічне вогнище, що організується. У підгострій стадії захворювання глибина зубця Т знову зменшується; у частині випадків він стає позитивним чи ізоелектричним.

Мал. 17. Електрокардіограма при гострому перикардиті в динаміці: а – на другий день хвороби (конкордантне зміщення вгору сегмента RS-T); б - на п'ятий день (зсув RS - Т дещо зменшився, з'явився негативний T; в - на 12-й день (RS - Т менш піднятий, T заглибився, амплітуда зубця R злегка зменшилася, зубець Q не збільшився).
Поширеність інфаркту міокарда задовільно визначається кількістю відведень, у яких реєструються характерні зміни ЕКГ (прямі та реципрокні). Більш точну інформацію про поширеність інфарктів передньої локалізації дозволяє отримати реєстрація багатьох для кардіальних відведень. Ознакою трансмурального інфаркту міокарда, а також аневризми лівого шлуночка служить зубець (зникнення зубця R) у тих відведеннях, де в нормі реєструється високий зубець R. Головною електрокардіографічною ознакою є негативний «коронарний» зубець Т, що реєструється протягом 3 тижнів і більше. Порівняно велика тривалість цих змін і звичайно спостерігається повторна інверсія зубця Т дозволяє відрізняти інтрамуральний інфаркт від гострої ішемії з осередковою дистрофією міокарда. Для субендокардіального інфаркту міокарда характерна значна депресія сегмента RS-T з подальшим формуванням негативного зубця Т. Всі форми гострої коронарної недостатності можуть призвести до порушення внутрішньошлуночкової провідності, що нерідко ускладнює діагностику осередкових змін. При інфаркті міокарда часто спостерігаються також різні види аритмії та порушення передсердно-шлуночкової провідності.
Вегетативно-дисгормональна міокардіодистрофія часто проявляється інверсією зубця Т та депресією сегмента RS-T. Ці зміни ЕКГ зазвичай не відповідають клініці захворювання (появі та зникненню болю в ділянці серця). Вони нерідко зберігаються на ЕКГ багато місяців і навіть роки, хоча їхня виразність змінюється. Для диференціальної діагностики вегетативно-дисгормональної міокардіодистрофії та ішемічної хвороби серця застосовують фармакол. електрокардіографічні проби з препаратами калію та блокаторами β-адренергічних рецепторів (обзидан та ін.). Зникнення негативних зубців Т та депресії сегмента RS-Т через 60-90 хвилин після прийому цих препаратів розцінюється як позитивний результат проби (вважається характерним для вегетативно-дисгормональної міокардіодистрофії).
При міокардиті (див.) на ЕКГ реєструються зміни зубця від зниження вольтажу до інверсії. При проведенні електрокардіографічних проб із препаратами калію та β-блокаторами зубець Т залишається негативним. Нерідко визначаються порушення серцевого ритму (екстрасистолія, миготлива аритмія та ін.) та провідності.
Перикардит (див.) характеризується у гострій стадії значною елевацією сегмента RS-T (ушкодження субепікардіальних шарів міокарда). Часто ця елевація сегмента RS-Т у всіх стандартних та грудних відведеннях носить конкордантний (односпрямований) характер. Однак може спостерігатися дискордантне зміщення. Комплекс QRS при фібринозний перикардит не змінений (рис. 17). Надалі (через 2-3 тижні) спостерігається інверсія зубця T. Зміщення сегмента RS-T поступово зменшується. При накопиченні ексудату різко зменшується амплітуда зубців комплексу QRS та інших зубців у всіх відведеннях. Іноді реєструється альтернатива комплексу QRS, під якою розуміють регулярне чергування шлуночкових комплексів, що мають дві різні амплітуди і форми. Невелика деформація одного з комплексів обумовлена головним чином певним видом неповної внутрішньошлуночкової блокади. При сліпчивому перикардит сегмент RS-T і зубець Т нерідко дискордантні основному зубцю комплексу QRS; визначаються ознаки навантаження передсердь.
Мал. 18. Електрокардіограма при тромбоемболії легеневої артерії:RS I та QR III при розширенні S I та R III, у відведенні V1 комплекс rSr" (синдром S I, Q III і неповна блокада правої гілки пучка Гіса); сегмент RS - Т піднятий одночасно у відведеннях III , aVF та V1, зубець Т негативний у відведеннях III та V1-V3.
Тромбоемболія легеневого стовбура та легеневих артерій, викликаючи синдром гострого легеневого серця (див. Легеневе серце), зумовлює гостре навантаження, гіпоксію та дистрофію правого шлуночка та міжшлуночкової перегородки. Поразка останньої часто веде до розвитку електрокардіографічного синдрому Мак-Гінна – Уайта – SI QIII (RS I, QR III), який розглядається як прояв неповної або повної блокади лівої задньої гілки пучка Гіса (рис. 18). Значно рідше виникає неповна чи повна блокада правої гілки пучка Гіса. Найбільш частими електрокардіографічними ознаками тромбоемболії великих гілок легеневого стовбура є зміщення вгору сегмента RS - Т одночасно у відведеннях III, aVF і V 1,2 (рідше V3, v4), а також інверсія зубця T (III, aVF, V1-V3). Ці зміни виникають швидко (протягом десятків хвилин) та наростають протягом першої доби. За сприятливого перебігу захворювання вони зникають за 1-2 тижні, лише інверсія зубця Т зберігається іноді 3-4 тижні.
Мал. 19. Електрокардіограма при передозуванні дигоксину: неповна атріовентрикулярна блокада другого ступеня з періодами Самойлова - Венкебаха (5: 4), інтервал Q - Т укорочений (0,32 сек., При належному 0,35 сек.), Сегмент RS - Т «коритоподібно » зміщений вниз від ізолінії.
Застосування деяких лікарських засобів (серцеві глікозиди, хінідин, новокаїнамід, сечогінні засоби, кордарон та ін.) може призвести до змін ЕКГ. Одні з них відображають наявність терапевтичного ефекту (наприклад, при лікуванні глікозидами скорочення інтервалу Q-Т, депресія сегмента RS-Т, зниження зубця Т та нормалізація частоти серцевих скорочень), інші (рис. 19) вказують на інтоксикацію внаслідок передозування препарату (наприклад, при глікозидній інтоксикації поява шлуночкових екстрасистол, особливо політопних, або бігемінії, атріовентрикулярної блокади та інших змін ритму та провідності аж до фібриляції шлуночків).
Електрокардіографія у діагностиці порушень серцевого ритму та провідності відіграє першорядну роль. Оцінка ЕКГ при аритміях (див. Аритмії серця) проводиться насамперед на підставі вимірювання та зіставлення міжциклових та внутрішньоциклових інтервалів у записах протягом 10-20 сек., а іноді і більш тривалих. Важливе значення при цьому має аналіз конфігурації та напрямки зубця Р і зубців комплексу QRS, у тому числі векторний просторовий їх аналіз. З цієї точки зору доцільною є синхронна реєстрація відведень I, II, III і V1 (або I, III і V1), а також відведення Ліана (див. вище). У деяких випадках для точного діагнозу рекомендується реєстрація електрограм пучка Гіса, а також внутрішньопередсердних та внутрішньошлуночкових електрограм (див. Миготлива аритмія, Пароксизмальна тахікардія, Екстрасистолія).
Все вищевикладене вказує на велику діагностичну цінність електрокардіографії щодо широкого спектру клінічних форм та синдромів, особливо різних форм ішемічної хвороби серця, міокардиту та перикардиту, гіпертрофії, гострих перевантажень різних відділів серця та порушень серцевого ритму та провідності. Перевагою методу є можливість його застосування в будь-яких умовах та нешкідливість для хворого. Ці якості призвели до широкого впровадження електрокардіографії у практичну медицину.
Особливості електрокардіографії у дітей
Для реєстрації ЕКГ у дітей можна використовувати будь-які сучасні одноканальні чи багатоканальні електрокардіографи; для запису ЕКГ у плода застосовують більш чутливі прилади, наприклад, вітчизняний апарат ЕМП2-01. ЕКГ записують зазвичай у 12 загальноприйнятих відведеннях. Для відведення від кінцівок у новонароджених застосовують прямокутні або овальні електроди розміром 3x2 см, у дітей до 7-8 років – розміром 4x3 см. Для реєстрації грудних відведень у новонароджених використовують круглі електроди діаметром 5 мм, у дітей до 3 років – електроди діаметром 10- 15 мм, у дітей віком до 7-8 років - 15-20 мм. При записі ЕКГ у дітей віком від 8 років користуються електродами таких самих розмірів, як і у дорослих.
ЕКГ у плода реєструють непрямим методом (обидва електроди розташовують на передній черевній стінці жінки), комбінованим методом (один електрод поміщають на передню черевну стінку, а другий - у пряму кишку, піхву або матку) і прямим методом (електроди встановлюють безпосередньо на головку) ).
У здорових дітей різного віку ЕКГ має особливості. Це залежить від анатомічного положення серця у грудній клітці, співвідношення товщини стінок лівого та правого шлуночків, особливостей нейроендокринної регуляції серцево-судинної системи. Частота серцевих скорочень у плода в ранні термінивагітності становить 150-170 за 1 хв., наприкінці вагітності - 120-140 за 1 хв.; тривалість інтервалу Р-Q на початку вагітності коливається від 0,06 до 0,12 сек., у пізні терміни вагітності – від 0,08 до 0,13 сек.; Тривалість комплексу QRS збільшується з 0,02-0,03 сек. у ранні терміни вагітності до 0,04 -0,05 сек. - у пізні її терміни. Зі збільшенням терміну вагітності збільшується і амплітуда зубців R, Q, S.
Реєстрацію ЕКГ у плода проводять для діагностики багатоплідності, різних порушень серцевої діяльності, з метою визначення передлежачої частини, виключення пухлини, викидня, що не відбувся і т. д.
Після народження дитини на ЕКГ відзначається переважання електричної активності правого шлуночка серця, що з особливостями внутрішньоутробного кровообігу (див. Плід). Електрична вісь серця відхилена вправо, кут коливається між + 90 і +180 °. Ритм серцевих скорочень у новонароджених характеризується вираженою лабільністю. У перші дні життя спостерігається відносна брадикардія (110-130 скорочень за 1 хв.), потім підвищення частоти серцевих скорочень зі значними коливаннями (від 130 до 180 скорочень за 1 хв.). Зубець Р у I та II стандартних відведеннях високий та часто загострений, особливо у недоношених. Відношення його висоти до висоти зубця R у зазначених відведеннях становить 1:3. Зубець Q глибокий у відведеннях II, III, aVF та aVR. Зубець R у відведеннях II, III, aVF, V3-V6 високий, а зубець S у відведеннях I, aVL, V2-V6 глибокий. Зубець Т у стандартних відведеннях знижений, іноді двофазний чи навіть негативний; відношення його амплітуди до висоти зубця R I-II становить 1:6. У відведеннях aVL і aVF він може бути негативним, а у відведенні aVR - позитивний. У грудних відведеннях від V1 до V3 і навіть до V4 зубець Т негативний, зубець T (V5, V6) знижений, іноді негативний.
Тривалість основних інтервалів та ширина зубців ЕКГ у дітей з віком збільшуються. Тривалість зубця Р у новонароджених становить 0,05 сек. (0,04-0,06 сек.), Тривалість інтервалу Р-Q - в середньому 0,11 сек. (0,09-0,13 сек.). Ширина комплексу QRS у середньому відповідає 0,05 сек. (0,04-0,06 сек.), Тривалість інтервалу Т коливається в межах 0,22-0,32 сек.
ЕКГ у дітей віком до двох років характеризується в більшості випадків переважанням електричної активності правого шлуночка серця. Кут коливається в межах від +40 до +120 °. Частота серцевих скорочень становить 110-120 за 1 хв. Зубець Р стає більш заокругленим; відношення його висоти до висоти зубця R в I та II стандартних відведеннях – 1:6. Зберігається глибокий (більше 1/4 амплітуди зубця R) зубець Q (II, III, aVF, aVR). У стандартному відведенні висота зубця R збільшується, а глибина зубця S зменшується. У грудних відведеннях (V2-V6) відзначаються високі зубці R і досить глибокі зубці S. Зубець Т I,II стає вищим і становить 1/з -1/4 частина висоти зубця R. У відведеннях aVL, aVF, V5, V6 зубець Т позитивний, але нижче, ніж у старших дітей, а у відведеннях V1-V3 і часто у відведенні V4 негативний. Тривалість інтервалів та ширина зубців ЕКГ у дітей раннього віку порівняно з новонародженими дещо збільшується. Ширина зубця Р загалом становить 0,06 сек. (0,04-0,07 сек.), Тривалість інтервалу Р-Q - 0,12 сек. (0,11-0,15 сек.), ширина комплексу QRS – 0,06 сек. (0,04-0,07 сек.), Тривалість QRST варіює в межах 0,24-0,32 сек.
ЕКГ у дітей віком від 2 до 7 років характеризується подальшим зниженням електричної активності правого шлуночка серця та збільшенням лівого. Кут коливається в межах від + 40 до +100 °. Частота серцевих скорочень становить 90-110 за 1 хв. Відношення висоти зубця P I,II до висоти зубця R I,II - 1:8.
Зубець Q у стандартних відведеннях менш виражений і спостерігається не завжди. Висота зубця R у лівих грудних відведеннях збільшується, а правих - зменшується, тоді як величина зубця S збільшується у правих грудних відведеннях і зменшується у лівих. Зубець Т(I,II,aVL,V5,V6), як правило, позитивний і вищий, ніж у дітей раннього віку; зубець T (V1-V3), інколи ж і T(V4) негативний. Ширина зубця Р у дітей цього віку становить 0,07 сек. (0,05-0,08 сек.), Тривалість інтервалу Р - Q - 0,13 сек. (0,11-0,16 сек.), ширина – 0,07 сек. (0,05-0,08 сек.), Тривалість QRST коливається в межах 0,27-0,34 сек.
ЕКГ у дітей 7-15 років відрізняється від ЕКГ дорослих більш вираженою лабільністю частоти серцевих скорочень (що пов'язано зокрема з наявністю значної дихальної аритмії), меншою тривалістю основних інтервалів. Частота пульсу варіює в межах 70-90 ударів за 1 хв. Більше, ніж у половині випадків відзначається нормальний тип ЕКГ. Співвідношення між амплітудами зубців стає приблизно таким самим, як у дорослих. Ширина зубця Р у дітей цього віку становить 0,08 сек. (0,06-0,09 сек.), Тривалість інтервалу Р -Q 0,14 сек. (0,14-0,18 сек.), ширина комплексу QRS 0,08 сек. (0,06-0,09 сек.), Тривалість QRST коливається в межах 0,34-0,45 сек.
Таким чином, до основних особливостей ЕКГ у дітей належать: 1) більш висока частота серцевих скорочень; 2) лабільність серцевого ритму; 3) переважання електричної активності правого желудочка над активністю лівого; 4) менша ширина зубців та тривалість інтервалів; 5) наявність негативного зубця Т у III стандартному та правих грудних відведеннях.
Електрокардіографи
Електрокардіограф - прилад, призначений для посилення та реєстрації електричних потенціалів, що виникають на поверхнях тіла, а також у порожнинах внутрішніх органіві в глибині біологічних тканин в результаті електричних процесів, якими супроводжується поширення збудження до серця.

Мал. 20. Структурна схема електрокардіографа: Е – електроди; КО – комутатор відведень; УБП – підсилювач біопотенціалів; РУ - реєструючий пристрій; КК - пристрій калібрування.
Сучасний електрокардіограф складається з наступних основних вузлів: комутатора відведень, підсилювача біопотенціалів, реєструючого пристрою та пристрою калібрування. Невід'ємною його частиною є електроди. Узагальнена структурна схемаелектрокардіограф представлена на рис. 20. Принцип роботи електрокардіографа ось у чому. Електричний сигнал, що знімається з поверхні тіла, порожнин внутрішніх органів або з глибини тканин через електроди, через кабель відведення надходить на комутатор відведень, а потім на вхід підсилювача біопотенціалів. Посилений до величини, достатньої для приведення в дію гальванометра, сигнал надходить на вхід реєструючого пристрою, де перетворюється на переміщення пристрою (світловий промінь, перо, струмінь чорнила). Стрічковий механізм реєструючого пристрою пересуває з точно встановленою швидкістю діаграмний папір, на якій записується ЕКГ.
Конструктивно електрокардіографи виконують, як правило, одно-, дво-, чотири-і шестиканальними. Залежно від конструкції основні вузли або поєднуються в єдиний корпус (одноканальні електрокардіографи), або можуть бути виконані у вигляді окремих самостійних блоків (багатоканальні електрокардіографи). Характерна особливість одноканальних електрокардіографів - наявність загальної панелі, на якій розташовуються всі органи управління. Одноканальні електрокардіографи мають малі габарити та масу від 0,4 до 5 кг. Багатоканальні електрокардіографи виготовляють у вигляді окремих блоків та касет. Блоково-касетна конструкція забезпечує взаємозамінність блоків та касет, спрощує експлуатацію, ремонт, складання та розбирання приладу. Багатоканальні електрокардіографи зазвичай мають горизонтальне компонування. Габарити багатоканальних електрокардіографів значно більше ніж одноканальних, а маса може перевищувати 40 кг. В одноканальних електрокардіографах для комутації відведень зазвичай використовують один багатопозиційний перемикач, за допомогою якого можна послідовно реєструвати відведення I, II, III, аVR, аVL, аVF, V, а також калібрувальний сигнал. Багатоканальні електрокардіографи мають два перемикачі, що дозволяють у будь-якій послідовності комутувати відведення I, II, III, aVR, aVL, AVF, V1-6. У зв'язку з тим, що на вхід комутатора відведень надходить сигнал низької напруги, основна вимога до комутатора забезпечення малого перехідного опору на контактах. Електричний сигнал надходить на вхід комутатора через кабель відведення. Кабель відведень призначений для підключення до електрокардіографа електродів, накладених на тіло пацієнта. Кабель відведень складається з проводів, число яких брало відповідає числу електродів; кінці цих проводів мають контакти для підключення до електродів. Проводи кабелю відведень маркуються в такий спосіб; червоний – до електрода на правій руці, жовтий – до електрода на лівій руці, зелений – до електрода на лівій нозі, чорний чи коричневий – до електрода на правій нозі, білий – до грудного електрода.
Скомутований в потрібній послідовності та комбінації сигнал має величину порядку 0,03-5 мв, у зв'язку з чим зареєструвати його на паперовій стрічці без попереднього посилення неможливо. Тому сигнал з комутатора відведень надходить на вхід підсилювача біопотенціалів. Тут сигнал посилюється до величини, яка потрібна для переміщення гальванометра. Підсилювачі сучасних електрокардіографів найчастіше виконуються на інтегральних схемах. Для цієї мети широко використовуються промислові інтегральні схеми операційних підсилювачів, що дозволяють побудувати підсилювачі біопотенціалів дуже високої чутливості (порядку 10 мкв) з малим рівнем власних шумів (5-10 мкв), великим вхідним опором (5 МОм і вище), високою стійкістю до перешкод мережеві перешкоди в 10 тисяч разів і більше по відношенню до корисного сигналу, що реєструється.
Посилений сигнал надходить на вхід реєструючого пристрою, за допомогою якого забезпечуються такі важливі характеристики електрокардіографів, як швидкість руху паперової стрічки, товщина лінії запису та ін. Гальванометр служить для перетворення електричного сигналу переміщення пера. Гальванометр складається з магнітопроводу, розділеного повітряними зазорами на дві симетричні половини, ротора, двох котушок управління рухом пера та двох постійних магніїв. Залежність між переміщенням пера та струмом у котушці прагнуть зробити близькою до лінійної. Обертальний момент, що діє ротор, відхиляє перо, закріплене на вихідному кінці валу ротора.
Стрічковий механізм призначений для переміщення діаграмної стрічки, на якій проводиться запис ЕКГ. Один з варіантів конструкції стрічкопротяжного механізму складається з двигуна, редуктора, рухомого столу. Обертання від двигуна до валика, що простягає папір, передається редуктором. У нижній частині рухомого столу знаходиться втулка, яку надягають рулон діаграмою паперу. Стіл має три напрямні валики та напрямні пази для строго фіксованого переміщення паперової стрічки. Стрічка простягається гумовим валиком редуктора. Папір притискається до обрізаного валика циліндричними пружинами.
Багато електрокардіографів мають широкий діапазон швидкостей руху паперової стрічки: 1; 2,5; ; 10; 25; 50; 100; 250 мм/сек. Товщина лінії запису лежить в межах 0,3-1 мм, ширина запису (розмах коливань пристрою) - в межах 40-100 мм. Швидкість чорнильного та теплового запису досягає 10 м/сек, швидкість фотозапису практично не обмежена. На якість запису значною мірою впливає конструкція пристрою. Найбільшу масу, а отже, і інерцію мають металеві пір'я для чорнильного та теплового запису; меншу інерцію мають струменеві гальванометри (в апаратах типу «Мінгограф»); найменш інертні гальванометри з променевим записом. Велике значення має якість паперової стрічки. Основа паперової стрічки (діаграмного паперу) має бути механічно міцною і водночас мати мінімальну товщину. Папір не повинен деформуватися під дією натягу у стрічкопротяжному механізмі.
Необхідним вузлом будь-якого електрокардіографа є пристрій калібрування, призначений для подачі на вхід підсилювача калібрувальної напруги 1 мв, щодо якого вимірюється амплнтуда зубців ЕКГ. Електрокардіографи можуть мати допоміжні пристрої: систему заспокоєння гальванометра, регулювання напруження пера (для електрокардіографа тепловим записом), ручки управління переміщенням пера і т. д. Функціональні властивості електрокардіографа можна розширити за рахунок включення різних приставок. З цією метою встановлюють вихідні роз'єми, яких можна підключити, наприклад, осцилоскоп для візуального спостереження ЕКГ тощо.
Відповідно до чинного ГОСТ електрокардіографи класифікують за видом пишучого елемента та роду носія інформації на пір'я із записом на теплочутливому папері, чорнилом на діаграмному папері, на папері з використанням копіювальної стрічки та на електрочутливому папері, струменеві із записом на папері, променеві із записом на фотопапері, променеві із записом на напівпровідниковому папері, променеві із записом на папері з безпосереднім проявом. Крім того, розрізняють електрокардіографи з мережним, автономним або комбінованим живленням. ЕКГ може бути отримана засобами телеметрії (див. Телеметрія, Телеелектрокардіографія). У системах моніторування (див. Моніторне спостереження) використовується проміжний запис біопотенціалів на магнітну стрічку. Подальше вдосконалення електрокардіографів йде шляхом автоматизації управління роботою цих приладів, застосування в них автоматичної обробки ЕКГ в реальному масштабі часу з видачею результатів обробки ЕКГ у вигляді буквено-цифрової інформації безпосередньо на паперовій стрічці або дисплеї.
Бібліогр. : Воробйов А. І., Шишкова Т. Ст і Коломейцева І. П. Кардіалгії, М., 1980; Гасілін Ст С, і Сидоренко Би. А. Стенокардія, М., 1981; Дехтяр Г. Я. Електрокардіографічна діагностика. М., 1972; Дощіцин Ст Л. Клінічний аналіз електрокардіограми, М., 1982, бібліогр.; Зеленін В. Ф. Електрокардіограма, її значення для фізіології, загальної патології, фармакології та клініки, Воєн.-мед. журн., т. 128, серпень, с. 677, 1910; Ісаков І. І., Кушаковський М. С. та Журавльова Н. Б. Клінічна електрокардіографія, Д., 1984, бібліогр.; Кубергер М. Би. Посібник з клінічної електрокардіографії дитячого віку, Д., 1983; Кушаковський М. С. та Журавльова Н. Б. Аритмії та блокади серця: (Атлас електрокардіограм), Л., 1981, бібліогр.; Незлін Ст Є. і Карпай С. Е. Аналіз і клінічна оцінка електрокардіограми, М., 1959; Посібник з кардіології, під ред. Е. І. Чазова, т. 2, М., 1982; Самойлов А. Ф. Кільцевий ритм збудження, Наук. слово, №2, с. 73, 1930; Фогельсон Л. І. Клінічна електрокардіографія, М., 1957, бібліогр.; Чернов А. 3. та Кечкер М. І, Електрокардіографічний атлас, М., 1979, бібліогр.; Chou Т. - С. Electrocardiography in clinic practice, N. Y., 1979; Conover М. B. Understanding electrocardiography, St Louis, 1980; Диференціальнийдіагностика des EKG, hrsg. v. E. Nusser u. a., Stuttgart - N. Y., 1981: Dudea C. Electrocardiografie: Teoretica si practica, Bucuresti, 1981; Einthoven W. Die galvanometrische Registrierung des menschlichen Elektrokardiogramine, zugleich eine Beurtheilung Anwendung des Capillar-Elektrometers in der Physiologie, Pflugers Arch. ges. Physiol., Bd 99, S. 472, 1903; Einthoven W., Fahr G. u. Waart A. Uber die Richtung und die manifeste Grosse der Potentialschwankungen im menschlichen Herzen und fiber der GoldbergerE. The aVl, aVr and aVf leads, Amer. Heart J., v. 24, p. 378, 1942; Grant R. P, Clinical electrocardiography, N. Y. a. o. 1957; Lewis T. The mechanism and graphic registrations of the heart beat, L.t 1920; McLachlan E. M. Fundamentals of electrocardiography, Oxford, 1981; Marriott H.J. L. Practical electrocardiography, Baltimore - L., 1983; Ritter O. u. Fattorusso V. Atlas der Elektrokardiographie, Jena, 1981, Bibliogr.; Samojloff A. u. Tschernоff A. Reziproker Herzrhythmus beim Menscben, Z. ges. exp. Med., Bd 71, S. 768, 1930; Schaefer H. Das Elektrokardiogramm, B. u. a., 1951, Bibliogr.; Waller A. D. Demonstration in man of electromotive changes acompanying the heart’s beat, J. Physiol. (Lond.), v. 8, p. 229, 1887; What's new in electrocardiography, ed. by H. J. Wellens a. H. E. Kulbertus, Hague a. o., 1981.
М. І. Кечкер, Ю. H. Гавріков; E. Ст Неудахін (пед.), P. І. Утямишев (техн.), Б. М. Цукерман (теоретичні основи).
Електричні явища в серці були виявлені та докладно описані Сєченовим. Це сталося у другій половині ХІХ століття. Протягом десяти років після відкриття явища йшла розробка потрібного приладу для запису імпульсів. У 1873 році з'явився електромір, який дозволив отримувати більше інформації під час обстеження серця.
Удосконалення обладнання
Електромір ще через 15 років міг уже записувати електричну активність міокарда. Далі вчені зайнялися теоретичними викладками та записали основні положення електрокардіографії. Без теорії неможливо було розвивати саму сферу досліджень.
У наприкінці XIXстоліття з'явилося поняття електричної осі серця, а сам орган був представлений як двополярний (що має рівні протилежні заряди). Перший електрокардіограф було створено, втім, не так на основі електромера. Електромір використовувався для діагностики перших потенціалів. Прилад ЕКГ створили з урахуванням струнного гальванометра. Система працювала в такий спосіб.
Електричний струм, що йшов від поверхні тіла електродами, проходив через чутливу кварцову нитку, яка знаходилася в магнітному полі. Нитка під впливом струму вібрувала. Тінь нитки фіксувалась оптикою, отримані дані подавалися на екран. Цей пристрій важко було назвати досконалим. Воно явно було недопрацьованим та могло дати збій. Проте саме така система дозволила зробити електрокардіографії перший крок.
Винахідник громіздкого кардіографа вагою 270 кг Ейнтховен зробив величезний внесок у розвиток кардіографії. Навіть таке поняття як стандартні відведення з'явилося завдяки йому.
Сучасні апарати
Електрокардіографи сучасного зразка використовують не фотоплівку, а спеціальну термічну плівку для кривої друку. Причому дані спочатку надходять в електронному вигляді та зберігаються, пізніше їх можна роздрукувати, якщо в цьому виникне потреба. Устаткування стало компактнішим, тому його використовують навіть для діагностики на виїзді, наприклад, пацієнтам можуть зробити електрокардіограму в машинах швидкої допомоги.
Крім того, апарат дозволяє у дорозі відстежувати ритм серця пацієнта. Улаштування нового покоління з'явилися завдяки розвитку науки, появі нових технологій та матеріалів. Принцип роботи приладу ніяк не змінився. У деяких приладах з'явилися нові функції.
Показання до діагностики
Електрокардіограф діагностує не лише захворювання серця. За допомогою апарата можна виявити:
- аритмію;
- ішемічну хворобу;
- порушення провідності;
- тромбоемболію легеневої артерії;
- стенокардію;
- тахікардію;
- серцеву аневризму;
- брадикардію;
- явище екстрасистолії;
- міокардит та перикардит;
- міокардіодистрофію.
Сучасні апарати стали більш компактними та багатофункціональними
Це далеко не повний списокзахворювань, які можна діагностувати за допомогою ЕКГ У деяких випадках після ЕКГ пацієнта направляють на детальніше обстеження за допомогою інших методів. Важливо врахувати, що апарат не дозволяє виявляти пухлини серця, шуми та вади у стандартних умовах діагностики. Однак при використанні методу дослідження під навантаженням, а також за добових досліджень лікар може виявити захворювання.
Після такого дослідження проводяться інші методи діагностики захворювань, що дозволяють побачити орган. Під час добового ЕКГ весь масив інформації, що отримується, передається на комп'ютер. Завдяки сучасним технологіям дані можна швидко та ефективно аналізувати.
За наданий матеріал висловлюємо подяку сайту sonomedica.ru
Методичний посібник, "Акваріум ЛТД", 1999. - 96 с., З ілл.
ISBN 5-85684-381-9
У методичному посібнику викладено історію розвитку та сучасні уявлення про електрокардіографію, наведено основні відомості про електрофізіологічні механізми формування електрокардіограми, описано методику реєстрації ЕКГ у собак. Розглянуто зміни електрокардіограми при порушеннях ритму серця, гіпертрофії передсердь та шлуночків серця, порушеннях міокарда різної етіології та інших патологічних станів.
Посібник призначений для ветеринарних лікарів та студентів ветеринарних факультетів.
Вступ
Електрокардіографії належить провідна роль дослідженні функціонального стану серця. Цей метод дослідження біоелектричної активності серця незамінний у діагностиці та розпізнаванні порушень ритму та провідності, гіпертрофії відділів серця – передсердь та шлуночків, порушень обмінних процесів у міокарді та інших патологічних процесів у серці. Тим не менш, даний метод дослідження фактично не задіяний повною мірою у вітчизняній ветеринарній практиці дрібних домашніх тварин, застосовується дуже обмежено, методи аналізу електрокардіограм розрізнені і часом непорівнянні. Існуючі у вітчизняній ветеринарній діагностиці методичні вказівки та роботи з електрокардіографії написані в основному для продуктивних тварин і лише частково стосуються дрібних домашніх тварин, зокрема собак.
Завдання пропонованого методичного посібника полягає в огляді основ електрокардіографії, впровадженні єдиної методики реєстрації та інтерпретації ЕКГ у щоденну клінічну практику лікаря дрібних домашніх тварин з метою розширення його діагностичних можливостей, а отже, збільшення відсотка розпізнавання захворювань та патологічних станів серця.
Метод електрокардіографії інформативний, простий, доступний в умовах ветеринарної клініки та абсолютно нешкідливий. Електрокардіограма є записом дослідження, яку можна зберігати і зіставляти з наступними ЕКГ, вивчаючи динаміку хвороби, причому це наочне підтвердження поставленого діагнозу.
Історія розвитку електрокардіографії
Першу спробу вивчення електрофізіології серця зробили Келлікер і Мюллер в 1855 р., вони довели наявність електричних явищ в жабу, що скорочується серце, за допомогою нервово-м'язового препарату скелетного м'яза. Досліджень інших тварин ними не проводилося.
Вперше наявність біопотенціалів у серці теплокровних тварин було виявлено у Росії 1862 р. Сєченовим І.М. ("Про тваринну електрику"), крім того, їм вказується на суттєву різницю потенціалів між верхівкою та основою серця. І лише 1872 р. Дондерсом й у 1873 - 1874 гг. Енгельманом були підтверджені, і тільки на жабах, спостереження Келлікера і Мюллера про наявність біоелектричних явищ у серці, що скорочується.
Надалі використання нервово-м'язового препарату жаби стало недостатнім для дослідників. Виникла потреба у застосуванні фізичних інструментальних та графічних методів реєстрації біоелектричних явищ у серці. Першу спробу реєстрації електричної активності серця зробили 1862 р. Мейснер і Кон. Вони зупиняли пульсацію серця і збуджували шлуночок, завдаючи одиночних подразнень в атріовентрикулярну ділянку. Принципово нових відомостей про електричну активність серця вони отримали, хоча гальванометр і давав чіткі відхилення.
Наступним етапом стала здійснена Мареєм в 1876 перший інструментальний запис електричної активності серця у черепахи і жаби за допомогою капілярного електрометра Ліппмана.
Вперше електрокардіограма людини за допомогою капілярного електрометра була записана Уоллером у 1887 році. У 1888 році у своїй роботі цей же вчений наводить методику реєстрації ЕКГ від кінцівок у собаки, що вільно стоїть у судинах з водою. У 1889 році ним же зареєстровані ЕКГ у кішки та коня. При дослідженні кінцівки тварин поміщали у ванни з водою для отримання надійних контактів, що і послужило основою виникнення майбутньої універсальної методики реєстрації ЕКГ від кінцівок.
Клінічне значення електрокардіографія набула завдяки застосуванню Ейнтховеном (1903) і Самойловим А.Ф. (1908) струнного гальванометра, за допомогою якого були записані ЕКГ сучасного вигляду. Ейнтховен запропонував також систему відведення, названих на його ім'я. Надалі електрокардіографія блискуче розвивається і займає чільне місце у практичній діагностиці серцево-судинної патології як у людей, так і у тварин (8).
Великий внесок у розвиток ветеринарної електрокардіографії зробили вітчизняні вчені Домрачов Г. В., Філатов П.В., Баженов А.М., Обжорін Н.З., Рощевський М.П. та низку інших, а також зарубіжні фахівці Lannek N., Detweiler D.K., Tyiley L.P., Bohn F.K. та інші.
Електрофізіологічні основи електрокардіографії
Електрокардіографія – метод графічної реєстрації електричних процесів, що протікають у серці при його збудженні. В основі методу лежить уявлення про те, що біоструми серця мають закономірний розподіл на поверхні тіла, і можуть бути відведені, посилені та записані у вигляді характерної кривої – електрокардіограми.
Електрокардіографічна крива залежить від трьох взаємопов'язаних функцій серця – автоматизму, збудливості та провідності. Функція скоротливості не бере участі у формуванні ЕКГ
Основні функції серця
Автоматизм - Здатність спеціалізованих клітин серця мимовільно виробляти імпульси, що викликають збудження.
Збудливість - Здатність серця збуджуватися під впливом імпульсів.
Провідність - здатність серця до проведення імпульсів від місця виникнення до скорочувального міокарда.
Рефрактерність - Неможливість збуджених клітин міокарда до активування під впливом додаткового електричного імпульсу.
Скоротність здатність серцевого м'яза скорочуватись під впливом імпульсів.
Біоелектричні явища у міокарді
В основі виникнення електричних явищ у серці лежить проникнення іонів К+, Na+, Ca2+, Cl- та інших через мембрану м'язової клітини. Клітинна мембрана в електрохімічному відношенні є оболонкою, що володіє різною проникністю для різних іонів. Високі градієнти концентрації іонів з обох боків мембрани підтримуються за рахунок функціонування іонних насосів. Іони K + знаходяться в основному всередині незбудженої клітини, а іони Na + Cl - та Ca 2+ - зовні. Причому мембрана незбудженої клітини більш проникна К + і Cl - . Тому іони K+ через концентраційний градієнт прагнуть вийти з клітини, переносячи свій позитивний заряд у позаклітинне середовище. Іони Cl - навпаки, входять всередину клітини, збільшуючи негативний заряд внутрішньоклітинної рідини. Подібне переміщення іонів призводить до поляризації клітинної мембрани незбудженої клітини: зовнішня її поверхня стає позитивною, а внутрішня - негативною. Різниця потенціалів, що при цьому з'являється на мембрані, перешкоджає подальшому переміщенню іонів. Настає стабільний стан поляризації мембрани клітини скорочувального міокарда під час діастоли (6).
При збудженні клітин під впливом електричного імпульсу різко змінюється її проникність. Збільшується натрієвий іонний потік, що призводить до перезарядки мембран. Зовнішній бік збудженої ділянки набуває негативного заряду. Його поява та стрімке поширення, що супроводжується нейтралізацією позитивного заряду спокою, створює різницю потенціалів та формує електрорушійну силу (ЕРС) - струм деполяризації. Після закінчення деполяризації різниця потенціалів зникає, оскільки вся поверхня міокарда стає електропозитивною.
Слідом за збудженням слідує процес згасання збудження - реполяризація, який полягає у відновленні позитивного заряду зовнішньої сторони клітинних мембран. Поступове заміщення їм негативного заряду знову створює ЕРС - цього разу струм реполяризації.
Властивістю генерувати електричний імпульс збудження, тобто функцією автоматизму, наділені спеціалізовані клітини синоатріального вузла (СА-вузла) та провідної системи серця: атріовентрикулярної сполуки (А В-з'єднання), що проводить системи передсердь та шлуночків. Їх називають клітини водії ритму - пейсмекери. Клітини скорочувального міокарда позбавлені функції автоматизмуі, володіючи збудливістю, активізуються лише під впливом імпульсів, які походять з пейсмекерів. Найвищий автоматизм притаманний СА-вузлу, що в нормі є центром автоматизму I порядку. Нижчерозташовані пейсмекерні клітини виступають як пасивні провідники збудження. У фізіологічному сенсі вони є резервними джерелами імпульсоутворення, або центрами автоматизму II та III порядку.
Вироблений у СА-вузлі, імпульс збудження викликає деполяризацію спочатку правого, а потім лівого передсердя і після невеликої затримки в АВ-з'єднанні за системою Гіса передається шлуночкам. Далі відбувається деполяризація міжшлуночкової перегородки, причому спочатку відділів, звернених до лівого шлуночка, тобто збудження охоплює перегородку зліва направо. Потім електричний імпульс переходить на стінки шлуночків. Їхня деполяризація починається з внутрішньої субендокардіальної області, де розгалужуються волокна Пуркіньє, і поширюється до епікарду. Таким чином, в цілому деполяризація міокарда здійснюється зверху донизу та праворуч наліво.
Потім починається процес реполяризації і першими відновлюють позитивний заряд ті відділи міокарда, які збудилися останніми, тобто реполяризація шлуночків здійснюється від епікарда до ендокарда.
Процеси де- і реполяризації є типовими прикладами диполя - співіснування та переміщення двох зарядів, рівних за величиною та протилежних за знаком, що знаходяться на нескінченно малій відстані один від одного. Позитивний полюс диполя завжди звернений у бік збудженого, а негативний полюс - у бік збудженої ділянки міокардіального волокна. Диполь створює елементарну ЕРС.
ЕРС диполя - векторна величина, яка характеризується як кількісним значенням потенціалу, а й напрямом від негативного полюса до позитивного.
Напрямок руху хвилі деполяризації завжди збігається з напрямком вектора диполя, а напрямок руху хвилі реполяризації протилежно вектору диполя.
Для того, щоб вловити ЕРС, потрібні два електроди, встановлені в різнозаряджених точках тіла, а щоб її записати достатньо одного. Як записуючий (активний) використовують позитивний електрод.
Полярність зубців ЕКГ підпорядковується основного закону електрокардіографії:
Якщо вектор струму позитивним полюсом спрямований у бік активного електрода, реєструється коливання догори - позитивний зубець; при протилежному напрямкувектор реєструється коливання вниз - негативний зубець; якщо вектор розташований перпендикулярно до осі відведення, то позитивні та негативні відхилення електрограми відсутні, записується так звана "нульова" або ізоелектрична лінія.
Під час систоли в серці збуджується безліч м'язових волокон, кожне з яких має свою ЕРС збудження з різним напрямком. При цьому якщо вектори спрямовані в один бік, то відбувається їх підсумовування, якщо в різні, то вони частково або повністю нейтралізують один одного.
Серце прийнято розглядати як єдиний серцевий диполь, що створює у навколишньому середовищі електричне поле. У передній поверхні просторовим відображенням ЕРС серця, або єдиного серцевого диполя, є результуючий вектор деполяризації - результат алгебраїчної суми безлічі різноспрямованих векторів ЕРС елементарних мікродиполів (одинокових м'язових волокон).
Результуючий вектор деполяризації називають електричної віссю серця.
Умовна межа, проведена між негативним та позитивним полюсами серцевого диполя, перпендикулярно до електричної осі серця називається лінія нульового потенціалу Вона ділить електричне поле серця і відповідно тіло на негативно та позитивно заряджені половини. Перша розташована праворуч від нульової лінії, друга - ліворуч від неї (5).
ЕКГ можна записати, з'єднавши з гальванометром будь-яку пару точок, що несуть неоднаковий заряд. Однак у практичної роботиприйнято використовувати ті, які зручні накладання електродів і дають найбільшу різницю потенціалів. Такими є права передня та ліві передня та задня кінцівки у собак.
Показання до електрокардіографічного дослідження
- Усім пацієнтам, які мають клінічні ознаки серцево-судинної патології.
- Тварини старше 5 років незалежно від причини звернення до лікаря, з метою виявлення прихованих порушень серцево-судинної системи.
- Тварини, які будуть піддані оперативному втручанню.
- Всім пацієнтам під час проведення інтенсивної терапії.
- Пацієнтам з інфекційними захворюваннями з метою виявлення вторинних ушкоджень міокарда.
- Тваринам із незаразними хворобами, якщо є підозра на залучення серця до патологічного процесу.
Електрокардіографічні відведення
ЕКГ-відведення називають систему накладання електродів на поверхні тіла. З їхньою допомогою записуються зміни різниці потенціалів лежить на поверхні тіла, які під час роботи серця. У собак знімають 10 відведенні ЕКГ: 6 відведенні від кінцівок - 3 стандартних і 3 посилених, і 4 грудних відведення.
Стандартні відведення
Стандартні двополюсні відведення було запропоновано Ейнтховеном. Вони досліджують електричну активність серця у фронтальній площині, реєструючи різницю потенціалів між двома точками електричного поля, розташованими на кінцівках при наступному попарному підключенні електродів:
I відведення - ліва (+) та права (-) передні кінцівки;
II відведення - ліва задня (+) та права передня (-) кінцівки;
III відведення - ліва задня (+) та ліва передня (-) кінцівки.
Електрод, розташований на лівій передній кінцівці, має змінну полярність, залежно від того, в реєстрації якого відведення він бере участь (у I відведенні - позитивний, III - негативний).
Закріплені на кінцівках електроди приєднують до електрокардіографа, а четвертий електрод встановлюють на праву задню кінцівку для підключення проводу заземлення.
Як бачимо на рис. 1, три стандартні відведення утворюють рівносторонній трикутник (трикутник Ейнтховена). Вершинами трикутника є права і ліва передня, і ліва задня (точніше - лонне зчленування) кінцівки з встановленими там електродами. Сторони трикутника утворюють осі відведення (умовні лінії, що з'єднують електроди). У центрі трикутника розташований електричний центр серця.
Для полегшення аналізу ЕКГ в електрокардіографії прийнято зміщувати осі відведення та проводити їх через електричний центр серця. В результаті виходить триосьова система координат, де осі відведення розділяються кутами в 60 °. Кожна вісь складається з позитивної та негативної половин відповідно до полярності електродів, до яких вони примикають.
Посилені відведення від кінцівок
Посилені відведення кінцівок були запропоновані Гольдбергом в 1942 р. Вони реєструють різницю потенціалів між однією з кінцівок, де встановлено активний позитивний електрод даного відведення, і середнім потенціалом двох інших кінцівок. Як негативний електрод у цих відведеннях використовують так званий об'єднаний електрод Гольдберга, який утворюється при з'єднанні через додатковий опір електродів від двох кінцівок (рис.2).

Три посилених однополюсних відведення від кінцівок позначають так:
aVR – посилене відведення від правої передньої кінцівки;
aVL – посилене відведення від лівої передньої кінцівки;
aVF – посилене відведення від лівої задньої кінцівки.
Позначення посиленого відведення від кінцівок походить від перших літер англійських слів:
"а" - augmented (посилений); "V" – voltage (потенціал); "R" - right; "L" – left (лівий); "F"-foot (нога).
Осі посилених однополюсних відведень від кінцівок отримують, з'єднуючи електричний центр серця з місцем накладання активного електрода даного відведення, тобто з однією з вершин трикутника Ейнтховена.
Інформативність відведень від кінцівок
Якщо поєднати осі трьох стандартних і трьох посилених відведень від кінцівок, проведені через електричний центр серця, отримаємо шестиосьову систему координат, запропоновану в 1943 р. Бейлі, в якій осі суміжних відведень поділяються кутами в 30°. Електричний центр ділить вісь кожного відведення на позитивний (звернений до активного електрода) та негативний відрізки.
Зобразивши в центрі системи Бейлі замість електричної осі передній розріз серця (рис. 3), можна отримати наочне уявлення про топічну інформативність відведення від кінцівок. Незважаючи на те, що кожне відведення відображає динаміку ЕРС одночасно всіх камер і стінок серця, воно має свої пріоритети. Зрештою найбільш чуйно, повно і точно активний електрод вловлює біопотенціали тих відділів міокарда, які звернені безпосередньо до нього. На цьому принципі базується топічна діагностика уражень серця.

Розглянемо інформативність відведення від кінцівок:
I відведення реєструє зміну потенціалу бічної стінки лівого шлуночка, крім її високих відділів;
II відведення відбиває стан міокарда вздовж поздовжньої осі;
III відведення характеризує стан біоелектричної активності правого шлуночка та задньодіафрагмальних відділів лівого шлуночка;
aVR, подібно II відведення інформує про весь міокард по довжині, і, зважаючи на близьке розташування осей, але з різною полярністю, aVR - майже дзеркальне відображення II відведення;
aVL характеризує зміну потенціалу високих відділів бічної стінки лівого шлуночка;
aVF подібно до III відведення і виконує функцію свого роду арбітра, підтверджуючи чи ні патологічні зміни в III відведенні (5).
Грудні відведення
Проте, використовуючи лише відведення кінцівок, не вдається охопити зміни у всіх відділах серця. Існуючі прогалини заповнюють грудні відведення, розроблені Вільсоном 1946 року. Для собак були запропоновані Ланнеком (1949) відведення CV 5 RL, CV 6 LL, CV 6 LU і Детвейлером (1962) відведення V 10 . Дана система грудного відведення пропонується до застосування рядом зарубіжних авторів (14,16). Грудні відведення реєструють різницю потенціалів між активним позитивним електродом, встановленим у певних точках на поверхні грудної клітки, та негативним об'єднаним електродом Вільсона, який утворюється при з'єднанні через додаткові опоритрьох кінцівок, об'єднаний потенціал яких наближається до нуля. Грудні відведення, на відміну від відведення від кінцівок, реєструють зміни ЕРС серця у горизонтальній площині.
Електроди встановлюють такі позиції (рис.4.):

CV 5 RL (rV 2) - у правому п'ятому міжреберному проміжку біля краю грудини, тобто над правим шлуночком;
CV 6 LL (V 2) - у лівому шостому міжреберному проміжку біля краю грудини, тобто над міжшлуночковою перегородкою;
CV 6 LU (V 4) - у лівому шостому міжреберному проміжку на ребернохрящовому з'єднанні, тобто над верхівкою серця;
V 10 - над остистим відростком сьомого грудного хребця, тобто. над бічною стінкою лівого шлуночка.
Необхідність грудних відведень не викликає сумнівів, тому що без них важко достовірно судити про локалізацію ектопічних водіїв ритму та вогнищ ураження міокарда, точно діагностувати деякі види блокад, а також гіпертрофію тих чи інших відділів серця.
Методика реєстрації електрокардіограм
Електрокардіографічна апаратура
Для реєстрації змін різниці потенціалів між двома точками в електричному полі серця під час його збудження використовують спеціальні прилади - електрокардіографи. Існують одноканальні електрокардіографи, що здійснюють запис кожного ЕКГ-відведення по черзі, і багатоканальні, що реєструють кілька різних відведень одночасно.
Електрокардіографи складаються з вхідного пристрою, підсилювача біопотенціалів та реєструючого пристрою. Електричний сигнал знімають за допомогою електродів (голок чи затискачів), укріплених на певних ділянках тіла. Через вхідні дроти, марковані різним кольором, електричний сигнал подається на комутатор, а потім блок підсилювача. Напруга, що не перевищує 13 мВ, посилюється в багато разів і подається в реєструючий пристрій, де електричні коливання перетворюються на механічні зміщення якоря гальванометра і записуються на паперовій стрічці, що рухається. Запис може бути тепловим або чорнильним.
Незалежно від технічної конструкції електрокардіограф завжди має пристрій для регулювання та контролю посилення. Для цього на підсилювач подається стандартна калібрувальна напруга, що дорівнює 1 мВ. Посилення електрокардіографа зазвичай встановлюється таким чином, щоб ця напруга викликала відхилення реєструючої системи на 10 мм.
Правила техніки безпеки
- Неприпустимо користуватися електрокардіографом у разі порушення цілісності ізоляції шнура живлення та несправності електрокардіографа.
- Розетка, куди підключається вилка шнура живлення, повинна бути справною та відповідати технічним вимогам.
- У кабінеті, де виробляється електрокардіографія, обов'язково має бути металевий контур заземлення, до якого приєднується апаратура, що знаходиться в кабінеті.
При зйомці електрокардіограм апарат та металевий стіл, на якому лежить пацієнт, мають бути заземлені!
Техніка реєстрації електрокардіограм
Бажано реєструвати ЕКГ у приміщенні віддаленому від джерел електричних перешкод (рентгенівських кабінетів, розподільчих електрощитів). Стіл повинен знаходитись на відстані 1,5-2 м від проводів електромережі.
Для запису ЕКГ тварину укладають на правий бік так, щоб передні лапи були паралельні один одному і знаходилися під прямим кутом тулуба. Більшість дослідників вважають таке становище собаки найбільш оптимальним (Детвейлер, 1981; Тіллей, 1985 та ін). Електроди фіксують на ліктьових і колінних суглобах, а також на певних ділянках грудної клітки, за допомогою голок або спеціальних затискачів (крокодилів). Шкіру дома прикріплення електродів обробляють спиртом. До кожного електрода приєднують провід, що йде від електрокардіографа та маркований певним кольором. До правої передньої кінцівки приєднують червоний провід, до лівої передньої – жовтий, до лівої задньої – зелений, до правої задньої (заземлення) – чорний, до грудного електрода – білий провід.
Послідовний запис відведення ЕКГ проводять шляхом повороту ручки перемикача відведення електрокардіографа. Усі з'єднання кінцівок між собою відбуваються в електрокардіограф автоматично.
Спочатку встановлюють ручку перемикача відведення на "О" і записують амплітуду мілівольта, яка служить орієнтиром для стандартизації зубців ЕКГ. Бажано проводити калібрацію ЕКГ за допомогою мілівольта на початку та в кінці зйомки ЕКГ. Зазвичай встановлюють амплітуду мілівольта, що дорівнює 10 мм. Однак при необхідності можна змінити посилення: зменшити при занадто великій амплітуді зубців ЕКГ (1 мВ = 5 мм), або збільшити при малій малої амплітуді (1 мВ = 20 мм).
Після запису мілівольта ручку перемикача відведенні ставлять на відведення I, включають стрічкопротяжний механізм і записують ЕКГ. Після цього послідовно реєструють ЕКГ у II, III, aVR, aVL, aVF відведеннях, встановлюючи ручку перемикача відведення на відповідне положення. Для запису грудного відведення використовують грудний електрод, послідовно переміщають його з однієї точки в іншу і за допомогою одноканального електрода реєструють по черзі ЕКГ. У багатоканальному електрокардіографі можливий запис відразу кількох відведень. У кожному відведенні фіксують щонайменше 4 комплексів ЕКГ.
Як правило, ЕКГ реєструють за швидкості руху паперу 50 мм/с. Найменшу швидкість (25 мм/с) використовують при тривалому ЕКГ-спостереженні, наприклад для діагностики порушень ритму. При швидкості руху стрічки 50 мм/с – 1 мм відповідає інтервалу 0,02 с; при 25 мм/с – 1 мм = 0,04 с.
На завершення дослідження на паперовій стрічці записують прізвисько та вік пацієнта, прізвище власника, дату та час дослідження, номер історії хвороби. Стрічку бажано розрізати за відведеннями та наклеїти на бланк.
Нормальна електрокардіограма
Електрокардіограма складається з зубців, сегментів (відстань між двома зубцями) та інтервалів (сукупність зубця та сегмента), що відображають процес поширення хвилі збудження по серцю (рис. 5).

Розглянемо процес формування ЕКГ. Встановивши напрямок та величину проекцій моментних векторів на осі електрокардіографічного відведення та керуючись основним законом електрокардіографії, визначимо конфігурацію ЕКГ у стандартних та посилених відведеннях (рис. 6), а також послідовно охарактеризуємо окремі компоненти ЕКГ.
Нормальні показники ЕКГ собак дані для II відведення від кінцівок при швидкості руху стрічки 50 мм/с та амплітуді контрольного мілівольта 10 мм.
Зубець Р.Деполяризація передсердь реєструється на ЕКГ як зубця Р. Висхідна частина зубця Р відбиває деполяризацию правого передсердя, низхідна - лівого.
Перший моментний вектор деполяризації правого передсердя спрямований вниз і вліво (рис.6.1. А). Наприклад, у відведенні III його проекція орієнтована у бік позитивного електрода. В результаті цього відведення фіксується невелика початкова позитивна фаза зубця Р.
Другий моментний вектор деполяризації переважно лівого передсердя звернений вліво (рис. 6.1. б). Його проекція на вісь III відведення спрямована у бік негативного електрода, на ЕКГ реєструється друга невелика негативна фаза зубця Р. Аналогічним чином пояснюється конфігурація зубця Р за іншими відведеннях.
У нормі висота зубця Р трохи більше 0,04 mV, а ширина вбирається у 0,04 з. Оскільки збудження лівого передсердя починається трохи пізніше за праве (фізіологічний асинхронізм), зубець Р може мати дві вершини (1). Морфологія зубця Р у відведеннях від кінцівок вкрай мінлива (13). Форма та амплітуда зубця Р варіює від скорочення до скорочення за наявності дихальної синусової аритмії, пов'язаної зі змінами інтервалів R - R. Негативний зубець Р при синусової аритмії є рідкісним, але може зустрічатися в деяких відведеннях, особливо в III, aVL, CV 5 RL іноді у відведенні aVF. У деяких нормальних собак у відведенні II та aVF амплітуда зубця Р наближається до 0,4 мВ. Зазубрені, розщеплені або двофазні зубці Р відзначаються особливо у відведеннях II, III, aVF, а позитивні негативні або двофазні зубці Р можуть бути присутніми у відведенні CV 5 RL (2).
Слід зазначити, що процес реполяризації передсердь зазвичай не знаходить відображення на ЕКГ, тому що він нашарується за часом процес деполяризації шлуночків (комплекс QRS).
Сегмент Р-Q. Ця відстань від кінцевої точки зубця Р до початку зубця Q. Сегмент Р - Q записується в момент проходження імпульсу провідною системою серця, коли різниця потенціалів дуже мала, тому на ЕКГ реєструється горизонтальна лінія (рис. 6. 2).
Інтервал Р – Q.Ця відстань від початку зубця Р до початку зубця Q або R. Він відповідає часу проходження імпульсу по передсердям, АВ-вузлу, пучку Гіса та його розгалуження, тобто. характеризує стан АВ-провідності. Тривалість інтервалу Р-Q залежно від частоти серцевих скорочень становить 0,06 – 0,13 с. Він розташований на рівні ізолінії. Подовження інтервалу вказує на уповільнення АВ-провідності, а вкорочення пов'язане з симпатикоадреналовою реакцією, синдромом передчасного збудження шлуночків, передсердним та вузловим водієм ритму.
Комплекс QRS.Він відбиває процес деполяризації шлуночків. Прийнято виділяти три фази поширення збудження шлуночками, кожній з яких відповідає свій сумарний моментний вектор.
Процес збудження починається з деполяризації переважно лівої частини міжшлуночкової перегородки у середній її третині. Моментний вектор при цьому звернений праворуч і вниз уздовж осі III відведення (рис.6.3. А). Якщо проекція моментного вектора на вісь відведення спрямована до позитивного електрода, то перший зубець, що відображає збудження шлуночків, буде направлений вгору від ізолінії і називається зубцем R, а якщо негативного електрода, - то зубець буде направлений вниз від ізолінії і називається зубцем Q.
Далі збудження охоплює апікальну область правого та лівого шлуночків і, оскільки міокард лівого шлуночка майже втричі товщі міокарда правого шлуночка, ЕРС збудження лівого шлуночка переважає і сумарний вектор прямує вліво та вниз (рис. 6.3. Б). На ЕКГ записується великий зубець R, коли сумарна ЕРС спрямована до позитивного електрода, або глибокий зубець S, коли сумарна ЕРС спрямована до негативного електрода.
Останнім збуджується основа шлуночків, їхній сумарний вектор спрямований вгору і вправо (рис.6.3. В). На ЕКГ записується невеликий зубець S або продовження зубця R (залежно від напрямку сумарного вектора).
Якщо амплітуда зубців комплексу QRS досить велика і перевищує 5 мм, їх позначають великими літерами, якщо менше 5 мм - то малими літерами. Однак, якщо низькоамплітудний зубець переважає над іншими, він також позначається великою літерою.
Примітка:Підпис до Мал. 22.Політопна екстрасистолія на ЕКГ.
Тривалість комплексу QRS вимірюється від початку Q до кінця S. Максимальна ширина його у дрібних порід становить 0,05 с, у великих порід - 0,06с.

Зубець Q- пов'язаний із збудженням міжшлуночкової перегородки. Він має малу амплітуду і є необов'язковим зубцем. Широкий та глибокий зубець Q вказує на патологію.
Зубець R- обумовлений деполяризацією шлуночків. Амплітуда зубця R зазвичай не перевищує 3,0 мВ (у дрібних собак - 2,5 мВ) у будь-якому відведенні. Найбільше значення зубця R, що іноді досягає 6,0 мВ у деяких молодих собак, зазначено у відведенні CV 6 LU, в цьому випадку величина зубця R у відведенні CV 6 LL буде також наближатися до цього значення (2).
Зубець S -відображає потенціали основи серця; зубець S I – потенціали правого шлуночка; зубець SJ III – потенціали лівого шлуночка. Зубець S має малу амплітуду і нерідко може бути відсутнім. Патологічним вважається значне розширення та збільшення амплітуди зубця.
Сегмент RS – Т.Відповідає періоду, коли обидва шлуночки повністю охоплені збудженням. Різниця потенціалів відсутня і на ЕКГ реєструється ізоелектрична лінія (рис.6.4).
Вимірюється сегмент RS – Т від кінця зубця S до початку зубця Т. Місце переходу комплексу QRS у сегмент RS – Т називають точкою j(Від англ. juntion -з'єднання). Її використовують як точку відліку ступеня та тривалості косовисхідної депресії сегмента RS – Т. Тривалість RS – Т залежить від частоти пульсу. У нормі сегмент RS - Т розташований на ізолінії, допускається його депресія до 0,20 мВ у відведеннях від кінцівок та до 0,25 мВ у грудних відведеннях. Підйом сегмента RS - Т не повинен перевищувати 0,15 мВ (2, 13, 16).

Зубець Т.Відбиває процес реполяризації шлуночків. Напрямок хвиль реполяризації протилежний напрямку деполяризації і спрямований від епікарда до ендокарда. Субендокардіальні відділи на початку реполяризації ще заряджені негативно, а отже вектор єдиного серцевого диполя, як і в період деполяризації, спрямований від ендокарда до епікарда. На ЕКГ тим часом реєструється переважно позитивний зубець Т (рис.6.5.)
Однак зубець Т може бути позитивним, негативним та двофазним, він вкрай нестійкий і спонтанно морфологічно мінливий. Висота зубця Т у нормі трохи більше 1/4 амплітуди зубця R. Полярність зубця Т зазвичай варіює у всіх відведеннях, крім CV 5 RL і V 10 . У 98-99% собак зубець Т є позитивним у відведенні CV 5 RL і негативним у відведенні V 10 при реєстрації ЕКГ у собак у положенні лежачи на правому боці. Плоскі зубці Т спостерігали у цих відведеннях у 1% випадків.
Амплітуда, форма та іноді полярність зубця Т можуть варіювати від скорочення до скорочення. Ці варіації зазвичай пов'язані зі змінами попередніх інтервалах при синусової аритмії (2).
Інтервал Q – Т.Характеризує електричну систолу шлуночків. Вимірюється від початку зубця Q або R до закінчення зубця Т. Тривалість інтервалу залежить від статі, віку, частоти пульсу. Нормальна величина Q - Т обчислюється за формулою Базетта:
Q-T=K * корінь (R-R),
Де К - емпірична константа, що дорівнює для собак 0,26;
R-R – тривалість серцевого циклу в секундах.
При нормальному серцевому ритмі величина Q - Т коливається не більше 0,15-0,25 з. Укорочення інтервалу Q - Т типово для глікозидної інтоксикації, подовження - пов'язане з гіпокаліємією, гіпокальціємією, блокадою ніжок пучка Гіса, а також може призводити до раптової смерті від фібриляції шлуночків.
Зубець U.Непостійний, іноді реєструється після зубця Т. Походження зубця U невідоме, а уявлення про його клінічне значення невизначені.
Сегмент Т – Р.Відповідає діастолічній фазі серцевого циклу. Вимірюється від кінця зубця Т або U до початку Р. Розташований на ізолінії, залежить від частоти ритму. При тахікардії тривалість сегмента Т – Р зменшується, при брадикардії – збільшується.

Аналіз електрокардіограми
Аналіз ЕКГ слід розпочати з перевірки правильності її реєстрації. Можлива наявність таких технічних дефектів запису ЕКГ, як навідні струми, нерівномірність руху паперу. Також перешкоди можуть бути спричинені поганим контактом електродів зі шкірою, м'язовим тремором та іншими причинами. Якщо перешкоди значні, ЕКГ слід зняти.
 Мал. 10. Дефекти запису ЕКГ
Мал. 10. Дефекти запису ЕКГ
М'язовий тремор
Перешкоди від електроустаткування (мережеве наведення)
Дрейф ізолінії внаслідок поганого контакту електродів зі шкірою
Далі перевіряють амплітуду контрольного мілівольта. Запис мілівольта має відповідати формі літери П, стандартна висота – 10 мм. А потім оцінюють швидкість руху паперу під час реєстрації ЕКГ. Як уже говорилося запис ЕКГ прийнято здійснювати при швидкості руху паперової стрічки 50 мм/с, що відповідає 0,02 с в 1 мм. Якщо швидкість руху була іншою, це має бути зазначено на електрокардіограмі. Подальшу інтерпретацію ЕКГ доцільно проводити, дотримуючись певної схеми її розшифрування.
Аналіз серцевого ритму та провідності
Аналіз ритму серця включає визначення регулярності та числа серцевих скорочень, перебування джерела збудження, а також оцінку функції провідності.
Аналіз регулярності серцевих скорочень
Регулярність серцевого ритму оцінюється шляхом вимірювання тривалості інтервалу R-R між послідовно зареєстрованими серцевими циклами. Якщо інтервали R-R рівні або відрізняються один від одного на +/- 10% середньої величини – ритм серця правильний. В інших випадках – неправильний ритм. Однак у собак у нормі можлива наявність синусової дихальної аритмії – збільшення числа серцевих скорочень на вдиху.
Підрахунок серцевих скорочень (ЧСС)
ЧСС за 1 хвилину при правильному ритмі визначають за формулою:
ЧСС = 60/R-R,
де 60 - число секунд за хвилину;
R-R – тривалість інтервалу, с.
Проте зручніше використовувати електрокардіографічну лінійку зі спеціальною шкалою визначення ЧСС.
При неправильному ритмі можна визначити середнє значення або вказати мінімальне ЧСС (за тривалістю найбільшого інтервалу R – R) та максимальне ЧСС (за найменшим інтервалом R – R).
У нормі у собаки частота серцевих скорочень коливається не більше 70-160 ударів на хвилину. Для дрібних порід прийнятне почастішання ритму до 180, а цуценят - до 220 за хвилину.
Визначення джерела збудження
В нормі електричний імпульс, що виникає в СА-вузлі, поширюється по передсердя зверху вниз (Синусовий ритм). Вектор деполяризації передсердь при цьому спрямований у бік позитивного електрода II стандартного відведення, і ЕКГ фіксуються позитивні зубці Р, реєстровані перед кожним комплексом QRS.

У собак в нормі можливий поступовий від циклу до циклу перехід джерела збудження з СА-вузла до АВ-з'єднання, так званий блукаючий СА-пейсмекер (16). При цьому зубець Р, що передує комплексу QRS, змінений формою і полярністю від циклу до циклу.

У патологічних випадках можливі різні варіантинесинусового ритму:
Передсердний ритм- коли джерело збудження розташовується в нижніх відділах передсердь, на ЕКГ у ІІ та ІІІ стандартних відведеннях реєструються негативні зубці Р, що передують комплексам QRS.

Ритм із АВ-з'єднання- характеризується відсутністю на ЕКГ зубця Р, що зливається зі звичайно незміненим комплексом QRS; або наявністю негативного зубця Р, розташованого після незміненого комплексу QRS.

Шлуночковий (ідіовентрикулярний) ритм -характеризується повільним шлуночковим ритмом, наявністю розширених та деформованих комплексів QRS, відсутністю закономірного зв'язку комплексів QRS та зубців Р.

Інші різновиди несинусового ритму розглянуті розділ інтерпретації ЕКГ.
Оцінка функції провідності
Для попередньої оцінки функції провідності необхідно виміряти тривалість зубця Р, яка характеризує швидкість проведення електричного імпульсу по передсердям, тривалість інтервалу Р - Q (швидкість проведення за передсердями, АВ-вузлом та системою Гіса) та загальну тривалість шлунка очкового комплексу QRS (проведення збудження по шлуночкам) ).
Збільшення тривалості зазначених зубців та інтервалів вказує на уповільнення проведення у відповідному відділі провідної системи серця (6).
Визначення положення електричної осі серця
Електрична вісь серця (ЕОС) - це середній напрямок ЕРС серця протягом усього періоду деполяризації. Для визначення повороту серця навколо умовної переднезадньої осі прийнято розраховувати електричну вісь комплексу QRS, оскільки за зміни становища серця грудної порожнини істотно змінюється конфігурація комплексу QRS у відведеннях від кінцівок.
Положення електричної осі серця у шестиосьовій системі координат Бейлі кількісно виражається кутом а, утвореного електричною віссю серця та позитивним відрізком осі I стандартного відведення. Нормальні показники електричної осі серця розташовані в межах від +40 ° до +100 °. Значні повороти ЕОС навколо передньо-задньої осі вправо (більше +100°) та вліво (менше +40°) свідчать про патологічні зміни у серцевому м'язі. Однак при помірних патологічних змінах у серці положення ЕОС може перебувати в межах норми.
Положення електричної осі серця визначають графічним та візуальним методами.
А. Графічний метод визначення ЕОСДля визначення положення електричної осі серця графічним методом необхідно обчислити алгебраїчну суму амплітуд зубців комплексу QRS у I та III стандартних відведеннях та відкласти знайдені величини на позитивний або негативний відрізок осі відповідного відведення у шестиосьовій системі координат Бейлі. Зі знайдених точок провести перпендикуляри до осей відведення та точку перетину перпендикулярів з'єднати з центром системи координат. Ця лінія є електричною віссю серця.
Б. Візуальний метод визначення ЕОСВизначення електричної осі серця візуальним методом ґрунтується на наступних принципах:
· максимальне позитивне чи негативне значення алгебраїчної суми зубців комплексу QRS спостерігається у тому відведенні ЕКГ, вісь якого приблизно збігається з розташуванням електричної осі серця, паралельна їй;
· комплекс типу RS, де алгебраїчна сумазубців дорівнює нулю, записується у тому відведенні ЕКГ, вісь якого перпендикулярна електричній осі серця (6).
Аналіз передсердного зубця P
Аналіз зубця Р включає:
· вимірювання амплітуди та тривалості зубця Р;
· визначення форми та полярності зубця Р.
Аналіз шлункового комплексу QRST
Аналіз шлуночкового комплексу включає:
· оцінку комплексу QRS з вимірюванням амплітуди та тривалості всіх його зубців;
· аналіз сегмента RS - Т з вимірюванням величини його зміщення від ізолінії вгору або вниз та визначенням форми зміщення сегмента або відхилення ST-з'єднання (точки j). Сегмент RS - Т може бути плоским, дугоподібним, опуклим, таким, що піднімається, опускається, піднятим і опущеним. Відхилення точки j також буває піднятим і опущеним (15);
· вимірювання амплітуди зубця Т з визначенням його полярності та форми. Зубець Т може бути симетричним, високим, глибоко негативним, двофазним, плоским і може мати заглиблення у центрі (15);
· вимір інтервалу Q - Т.
Електрокардіографічне рішення
Електрокардіографічне висновок включає такі пункти.
- Опис характеру ритму серця (регулярності серцевих скорочень та джерела збудження).
- Число серцевих скорочень.
- Положення електричної осі серця.
- Електрокардіографічний діагноз.
- Порівняння з попередніми ЕКГ.
- Зауваження, що включають, при необхідності, рекомендації щодо динамічного ЕКГ-спостереження або проведення додаткових спеціальних досліджень.
- Висновок, у якому підсумовують усі дані, класифікують ЕКГ як нормальну, патологічну чи прикордонну між нормою та патологією, а також визначають зміни міокарда як помірні, виражені чи різко виражені (7).
Якщо електрокардіограма технічно поганої якості, це також слід зазначити в ЕКГ-ув'язненні.
Електрокардіографічна діагностика порушень ритму серця
Порушення серцевого ритму аритмії - виникають у результаті зміни основних функцій серця: автоматизму, збудливості та провідності, а також поєднань порушення цих функцій.
Провідними електрофізіологічними механізмами аритмій серця є:
- Порушення утворення імпульсів.
- Порушення проведення імпульсів.
- Одночасне порушення освіти та проведення імпульсів (3).
Трапляються порушення серцевого ритму майже у 30% собак, що мають серцеві захворювання (4).
ЕКГ при порушеннях функції автоматизму серця
Синусова тахікардія
Синусова тахікардія – почастішання ЧСС за збереження правильного синусового ритму. Це найчастіше зустрічається у собак вид аритмії. Синусова тахікардія буває при різних інфекціях, інтоксикаціях, підвищенні температури, гіпоксії у собак із серцевою недостатністю. Фізіологічна синусова тахікардія може виникнути при сильному збудженні, переляку після фізичного навантаження.

ЕКГ-ознаки
- Частішання ЧСС більше 160 (у великих), 180 (у дрібних), 220 (у цуценят) ударів на хвилину.
- Збереження правильного синусового ритму (правильне чергування зубця Р та комплексу QRST у всіх циклах з варіацією R – R інтервалів не більше 10%).
Синусова брадикардія
Синусова брадикардія – зменшення ЧСС за збереження правильного синусового ритму. Найчастіше брадикардія є наслідком гіперкаліємії, проте її також можуть викликати гіпокаліємія та гіпокальціємія. Синусова брадикардія спостерігається при низці порушень серцевої діяльності, при нирковій недостатності, гіпотермії, гіпотиреозі, дії наркотичних засобів. Фізіологічна брадикардія зустрічається зазвичай у спортивних собак та собак брахіоцефальних порід (10).

ЕКГ-ознаки
- Урідження ЧСС менше 60-70 ударів на хвилину.
- Збереження правильного синусового ритму.
Синусова аритмія
Синусовою аритмією називається неправильний синусовий ритм, що характеризується періодами поступового почастішання та урідження ритму. Найчастіше зустрічається синусова дихальна аритмія, коли ЧСС збільшується на вдиху і зменшується на видиху. Для собак синусова дихальна аритмія є нормою, за винятком випадків із високою ЧСС (понад 120). Більше того, у нормі у собак також можуть відбуватися спорадичні зміни R-R інтервалів.

ЕКГ-ознаки
1. Коливання тривалості інтервалів R -R, що перевищують 0,12, пов'язані з фазами дихання.
2. Збереження всіх ЕКГ-ознаків синусового ритму.
ЕКГ при порушеннях функції збудливості серця
Екстрасистолія
Екстрасистолія – це передчасне, позачергове збудження та скорочення серця. У здорових собак екстрасистолія може провокуватися сильним збудженням. Екстрасистоли органічного походженнясвідчать про глибокі зміни у серцевому м'язі та спостерігаються при клапанних пороках, міокардитах, застійній недостатності кровообігу, дигіталісної інтоксикації.
Екстрасистоли розрізняють:
- з локалізації:
oпередсердні
oз АВ-з'єднання
oшлуночкові
- за частотою:
oодиничні
oпарні (підряд дві екстрасистоли)
oгрупові (підряд три та більше екстрасистол)
Правильне чергування екстрасистол із нормальними синусовими серцевими циклами називається алоритмією. Вона може бути у вигляді бігемінії - екстрасистола слідує після кожного нормального синусового комплексу, тригемінії - після двох, квадригемінії - після трьох і т.д.

Відстань від попереднього екстрасистолі чергового комплексу Р - QRST основного циклу до екстрасистоли називається інтервалом зчеплення. Відстань від екстрасистоли до початку наступного за нею передсердно-шлуночкового комплексу називається компенсаторною паузою. Якщо перед-і постекстрасистолічні інтервали в сумі дорівнюють тривалості двох нормальних періодів R - R, компенсаторна пауза вважається повною, якщо менше - неповною.
А. Передсердна екстрасистолія
Осередок збудження виникає у передсердях.

ЕКГ-ознаки
- Інтервал Р - Р перед екстрасистолою коротший за нормальний.
- Екстрасистолічна хвиля Р з'являється передчасно і відрізняється від нормальної хвилі Р (деформована, розширена, негативна або ізоелектрична).
- Якщо зубець Р виникає дуже рано і збудження не може пройти через АВ-вузол, QRS-KOM-плекс слідом за ним не реєструється. Такий зубець Р називається непроведеним.
- При неповному відновленні в АВ-вузлі та міжшлуночковій провідній системі передсердний імпульс проходить по них із затримкою. При цьому подовжується Р-R інтервал або змінюється форма QRS-комплексу. Таке проведення називається аберантним.
- Після передсердної екстрасистоли виникає неповна компенсаторна пауза.
Б. Екстрасистоли з АВ-сполуки
Осередок збудження виникає в АВ-з'єднанні.

ЕКГ-ознаки
- Негативний зубець Р у II, III та aVF відведенні передує екстрасистолічному комплексу QRS, слідує за ним або відсутній, внаслідок злиття Р та QRS.
- Екстрасистолічний комплекс QRS не змінено.
- Компенсаторна пауза неповна.
В. Шлуночкова екстрасистолія
Шлуночкова екстрасистолія один з видів аритмії, що найчастіше зустрічаються (друге місце після синусової тахікардії).
Осередок збудження виникає у шлуночку.

ЕКГ-ознаки
- Інтервал R - R перед екстрасистолою коротший за нормальний.
- Зубець Р в екстрасистолічному комплексі відсутня.
- Значно розширено і деформовано екстрасистолічний QRS-комплекс (розщеплений, роздвоєний, зазубрений).
- Сегмент S - Т і зубець Т розташовані в протилежному напрямку найбільшому зубцю комплексу QRS - дискордантно.
- Місце походження шлуночкової екстрасистоли можна встановити, визначивши, у якому відведенні негативне відхилення комплексу QRS є найбільшим і про стан якого відділу серця це відведення інформує.
- Компенсаторна пауза зазвичай є повною.
Екстрасистоли, що виходять з одного ектопічного вогнища, називаються монотонними, а вихідні з різних - політопними. В останньому випадку на ЕКГ реєструються відрізняються один від одного за формою та шириною екстрасистолічні комплекси з різними інтервалами зчеплення.
Пароксизмальна тахікардія
Пароксизмальна тахікардія - це напад, що раптово починається і так само раптово закінчується приступ почастішання серцевих скорочень понад 160-180 ударів в хвилину при збереженні в більшості випадків правильного регулярного ритму. Він обумовлений частими ектопічними імпульсами, що виходять із передсердь, АВ-сполуки або шлуночків.

А. Передсердна Пароксизмальна тахікардія

ЕКГ-ознаки
- Ритм правильний.
- Змінений (знижений, деформований, двофазний чи негативний) зубець Р перед комплексом QRS. При великій частоті зубець Р може зливатись із зубцем Т попереднього комплексу.
- Можливе подовження інтервалу Р - Q або випадання окремих комплексів QRS (розвиток атріовентрикулярної блокади І або ІІ ступеня).
Передсердна пароксизмальна тахікардія припиняється після натискання на очні яблука собаки.
Б. Пароксизмальна тахікардія з АВ-сполуки

ЕКГ-ознаки
- Рівні інтервали R - R сильно укорочені, ЧСС понад 160-180 за хвилину.
- Ритм правильний.
- Негативний зубець Р у II, III, aVF відведеннях розташований за комплексом QRS або відсутній через злиття з ним.
- Комплекс QRS не змінений (за винятком поодиноких випадків з аберацією шлуночкового проведення).
Оскільки зубці Р на ЕКГ при дуже вираженій тахікардії в більшості випадків виявити не вдається, передсердну та атріовентрикулярну форми пароксизмальної тахікардії поєднують терміном надшлуночкова (суправентрикулярна) пароксизмальна тахікардія.
В. Шлуночкова пароксизмальна тахікардія

Є найбільш загрозливим для життя тваринного тахікардією.
ЕКГ-ознаки
- Рівні інтервали R - R сильно укорочені, ЧСС понад 160-180 за хвилину.
- Ритм правильний чи нерідко трохи неправильний.
- Деформовані, розширені комплекси QRS з дискордантним розташуванням сегмента RS - Т та зубця Т.
- Повне роз'єднання правильного ритму шлуночків і передсердь (комплексів QRS і зубців Р) з одиночними нормальними, що зрідка реєструються, незміненими комплексами QRST синусового походження ("захоплені" скорочення шлуночків).
Тремтіння передсердь
Тремтіння передсердь - це значне почастішання скорочень передсердь (до 350 за хвилину) при збереженні правильного регулярного передсердного ритму з Р зубцями, заміщеними пилкоподібними хвилями F. Найбільш частим фактором, що схиляє, є збільшення передсердь. Крім того, тріпотіння передсердь трапляється при дефекті міжпередсердної перегородки, передчасному збудженні шлуночків (WPW-синдром).
 Тремтіння передсердь на ЕКГ
Тремтіння передсердь на ЕКГ
1) правильна форма тріпотіння передсердя (3:1)
2) неправильна форма тріпотіння передсердь
ЕКГ-ознаки
- Відсутність у всіх відведеннях зубця Р.
- Наявність частих регулярних, схожих один на одного, пилкоподібних передсердних хвиль F-хвилі, які краще реєструються у відведеннях II, III та aVF.
- Інтервали R - R рівні при правильній формітріпотіння передсердь і різні за неправильної.
- Комплекс QRS у більшості випадків не змінено.
- Сегмент RS - Т та зубець Т можуть бути деформовані F-хвилями.
Мерехтіння (фібриляція) передсердь (миготлива аритмія)
Мерехтіння (фібриляція) передсердь - це безладне, некоординоване, з великою частотою (понад 350 за хвилину) збудження та скорочення окремих м'язових волокон передсердь. При цьому порушення та скорочення передсердя як єдиного цілого відсутнє. Найчастішою причиною миготливої аритмії є розширення передсердь. Зустрічається цей вид аритмії при дилятационной кардіоміопатії, клапанних пороках, а також при травмах серця, дирофіл-ріозі, дигіталісної інтоксикації, але тільки у собак гігантських і великих порід, і частіше у собак (4).

ЕКГ-ознаки
- Відсутність зубця Р у всіх відведеннях ЕКГ.
- Наявність протягом усього серцевого циклу безладних, різних за величиною, формою та тривалістю передсердних хвиль - F-хвиль, які краще реєструються у відведеннях II, III та aVF.
- Інтервали R-R різні за тривалістю (неправильний шлуночковий ритм).
- Комплекс QRS найчастіше незмінний.
- Сегмент RS - Т та зубець Т деформовані F-хвилями.
Тремтіння шлуночків
Тремтіння шлуночків - це поверхневе часте ритмічне збудження та скорочення м'язових волокон шлуночків. При цьому хвиля збудження циркулює по м'язі шлуночків ритмічно по тому самому шляху.

ЕКГ-ознаки
- Наявність високих і широких, майже однакової амплітуди, хвиль тріпотіння, що переходять одна в одну, нагадують синусоїдальну криву.
Мерехтіння (фібриляція) шлуночків
Тремтіння шлуночків, як правило, переходить у мерехтіння (фібриляцію) шлуночків, яке характеризується настільки ж частим, але безладним, нерегулярним збудженням та скороченням окремих м'язових волокон шлуночків. Напрямок руху хвилі збудження при фібриляції шлуночків постійно змінюється.
Фібриляція шлуночків є причиною зупинки серця і найчастіше спостерігається у термінальній стадії. При цьому необхідне негайне застосування дефібриляції та серцево-легеневої стимуляції. Виникнення фібриляції шлуночків можливе при шоці, електролітному та кислотно-лужному дисбалансі, лікарській алергії, гіпотермії, операціях на серці.

ЕКГ-ознаки
1. Наявність різних за амплітудою, формою та тривалістю, що переходять одна в одну хвиль фібриляції.
2. Існує два типи фібриляції шлуночків:
· небезпечний, характеризується широкими хвилями коливань;
· фінальний, характеризується дрібними хвилями коливань.
ЕКГ при порушеннях функції провідності
Уповільнення або повне припинення проведення імпульсу по якомусь відділу провідної системи називається блокадою.
Синоатріальна блокада
Синоатріальна блокада – це порушення проведення електричного імпульсу від синусового вузла до передсердь. Синоатріальна блокада зустрічається при різних патологічних станах передсердь: дилатації, фіброзі, запальних змінах у СА-вузлі, а також при кардіоміопатіях та лікарських інтоксикаціях.

ЕКГ-ознаки
- Періодичне випадання окремих серцевих циклів (зубців Р та комплексів QRST)
- При випаданні серцевого циклу пауза між двома сусідніми зубцями Р і R збільшується майже вдвічі порівняно із звичайними інтервалами Р – Р та R – R.
Внугрі передсердна блокада
Внутрішньопередсердна блокада - це порушення проведення електричного імпульсу за провідною системою передсердь. Найчастіше зустрічається неповна внутрішньопередсердна блокада , яка характеризується уповільненням проведення імпульсу передсердям.

ЕКГ-ознаки
- Збільшення тривалості зубця Р понад 0,04 с.
- Розщеплення зубця Р.
Атріовентрикулярні (АВ) блокади
АВ-блокада – це порушення проведення імпульсу від передсердь до шлуночків.
А. АВ-блокада І ступеня
АВ-блокада І ступеня характеризується уповільненням передсердно-шлуночкової провідності. Іноді вона спостерігається у клінічно здорових тварин. Зазвичай збільшений інтервал Р - Q є результатом дегенеративних змін атриовентрикулярной системі, пов'язаних зі старінням. Р - Q інтервал збільшується з роками і коротшає при почастішанні ЧСС (16). АВ-блокада І ступеня також спостерігається при дигіталісній інтоксикації, гіпер- та гіпокаліємії, ваготонії, пов'язаній з респіраторною синусовою аритмією.

ЕКГ-ознаки
1. Подовження інтервалу Р – Q більше 0,13 с.
2. За нормальним зубцем Р слідує незмінений комплекс QRS.
Б. АВ-блокада ІІ ступеня
АВ-блокада II ступеня характеризується періодично припиненням проведення імпульсу від передсердь до шлуночків. Вкрай рідко вона може бути у собак в нормі, особливо в ранньому віці. АВ-блокада II зустрічається при мікроскопічному ідіопатичному фіброзі у старих собак, особливо у кокер-спанієлів, спадковому стенозі пучка Гіса у мопсів, дигіталісної інтоксикації, порушенні електролітного обміну. АВ-блокада II ступеня може спостерігатися у поєднанні із суправентрикулярною тахікардією.

I Тип (тип I Мобітця)
ЕКГ-ознаки
- Інтервал Р - Q поступово подовжується від комплексу до комплексу з наступним випаданням шлуночкового комплексу (реєструється лише зубець Р, а комплекс QRST випадає). Виявляється тривала пауза, після якої слідує найменший інтервал Р - Q
- Комплекс QRS, як правило, не змінено.
II Тип (тип II Мобітця) ЕКГ-ознаки

- Інтервал Р – Q залишається постійним (нормальним чи подовженим). Комплекс QRST періодично випадає. Виявляється тривала пауза.
- Комплекс QRS може бути розширеним, деформованим.
III тип (блокада високого ступеня)

ЕКГ-ознаки
- Випадає кожен другий (2:1) або два, і більше, поспіль шлуночкових комплексів (3:1, 4:1 тощо).
- Різка брадикардія.
- Комплекс QRS може бути незмінним, або розширеним і деформованим.
В. АВ-блокада ІІІ ступеня (повна АВ-блокада)
АВ-блокада III ступеня – це повне припинення проведення імпульсу від передсердь до шлуночків. Передсердя та шлуночки збуджуються та скорочуються незалежно один від одного. Повна АВ блокада зустрічається при дигіталісній інтоксикації, вроджених клапанних пороках, ідіопатичному фіброзі, гіпертрофічній кардіоміопатії, бактеріальному ендокардиті, гіперкаліємії та інших патологічних станах.

ЕКГ-ознаки
1. Зубець Р не пов'язаний з комплексом QRST (реєструється в період систоли або діастоли, іноді нашаровується на комплекс QRS або зубець Т, деформуючи їх).
2. Інтервали Р-Р і Р-Р у більшості випадків постійні, але R - R більший за Р - Р, тому що ритм шлуночків рідше ритму передсердь.
Внутрішньошлуночкові блокади
Внутрішньошлуночкові блокади - це порушення проведення імпульсу в системі Гіса-Пуркін'є. При цьому можуть бути блокади ізольовані і в поєднанні двох та трьох гілок пучка Гіса.
А. Блокада правої ніжки пучка Гіса
Блокада правої ніжки пучка Гіса - це затримка або повне припинення проведення збудження правою ніжкою пучка Гіса. При цьому збудження правого шлуночка відбувається шляхом переходу хвилі деполяризації з лівої половини міжшлуночкової перегородки та від лівого шлуночка. В результаті змінюється послідовність поширення хвилі деполяризації та різко змінюється конфігурація шлуночкового комплексу. Повне припинення проведення збудження по правій ніжці пучка Гіса називається повною блокадою, а уповільнене проведення збудження - неповною блокадою. Крім того, може зустрічатися переміжна блокада, при якій на ЕКГ блокадні комплекси чергуються із нормальними.
Блокада правої ніжки пучка Гіса спостерігається при вроджених вадах серця, хронічному фіброзі клапанів, серцевій неоплазії, травмах, кардіоміопатії. У біглів генетично обумовлена неповна блокада правої ніжки пучка Гіса у поєднанні з потовщенням стінки правого шлуночка.

ЕКГ-ознаки
- Тривалість комплексу QRS більше 0,07 с при повної блокади і не перевищує норми при неповної блокади.
- Електрична вісь серця відхилена праворуч (більше +100 °).
- Розщеплений М-подібної форми комплекс QRS типу rsR" та RSR" у відведенні CV 5 RL.
- Позитивний комплекс QRS у відведеннях aVR та aVL.
- Широкий та глибокий зубець S у відведеннях I, II, III, aVF, CV 6 LL, CV 6 LU.
- Зубець SW-подібної форми у відведенні V10.
Блокаду правої ніжки пучка Гіса необхідно диференціювати від гіпертрофії правого шлуночка за допомогою рентгенографічного методу.
Б. Блокада лівої ніжки пучка Гіса
Повна блокада обох гілок лівої ніжки пучка Гіса
При повній блокаді лівої ніжки лівий шлуночок збуджується внаслідок переходу хвилі деполяризації з боку правого шлуночка з великим запізненням. Це призводить до різкої деформації комплексу QRS та порушення процесу реполяризації. Ця блокада може спостерігатися при кардіоміопатії, аортальному стенозі, інших захворюваннях.

ЕКГ-ознаки
- Тривалість QRS комплексу понад 0,07 с.
- Широкий та позитивний QRS комплекс у відведеннях I, II, III, aVF, CV 6 LL, CV 6 LU.
- Негативний комплекс QRS у відведеннях aVR, aVL, CV 5 LL.
- У лівих прекардіальних та в I стандартному відведенні Q зубець незначний або відсутній.
- Можлива наявність переміжної блокади.
Блокаду лівої ніжки пучка Гіса необхідно диференціювати від гіпертрофії лівого шлуночка за допомогою рентгенографії.
Блокада передньої гілки лівої ніжки пучка Гіса

ЕКГ-ознаки
- Тривалість QRS комплексу вбирається у норми.
- Електрична вісь серця відхилена вліво (менше +40 °).
- Комплекс QRS у відведеннях I та aVL типу qR.
- Комплекс QRS у відведеннях II, III та aVF типу rS.
Блокаду передньої гілки лівої ніжки пучка Гіса необхідно (диференціювати від гіперкаліємії, гіпертрофії лівого шлуночка, зміненого розташування серця у грудній порожнині).
Іноді зустрічається комбінована блокада правої ніжки та передньої гілки лівої ніжки пучка Гіса, яку можна діагностувати за поєднанням ЕКГ-ознак кожного виду блокади окремо.
Блокада задньої гілки лівої ніжки пучка ГісаДана блокада є мало поширеним дефектом у собак, тому що задня гілка знаходиться в кращому анатомічному положенні і багатше постачається кров'ю.
Синдроми передчасного збудження шлуночків
Синдроми передчасного збудження шлуночків виникають в результаті одночасного проведення імпульсу по основній провідній системі і додатковим провідним шляхам в обхід АВ-вузла. При синдромі Вольффа - Паркінсона - Уйата (WPW)імпульс проводиться до шлуночків за додатковими аномальними пучками Кента, при синдромі укороченого інтервалу Р-Q- за пучком Джеймса (синдром Клерка-Леві-Крістенко або Лауна - Ганонга - Левіна).
А. Синдром WPW

ЕКГ-ознаки
- Наявність дельта-хвилі на висхідному або низхідному коліні комплексу QRS.
- Поширення та невелика деформація комплексу QRS.
- Дискордантне зміщення сегмента RS - Т та зубця Т по відношенню до основного зубця комплексу QRS.
Наявність додаткового шляху проведення пояснює часте виникнення при синдромі WPW нападів пароксизмальної тахікардії або пароксизмів мерехтіння та тріпотіння передсердь.
Б. Синдром укороченого інтервалу Р - Q

ЕКГ-ознаки
- Укорочення інтервалу Р – Q (менше 0,06 с).
- Нормальні (без дельта хвилі та недеформовані) комплекси QRS.
Нерідко спостерігаються напади суправентрикулярної пароксизмальної тахікардії або миготливої аритмії.
Електрокардіограма при гіпертрофії передсердь та шлуночків
Гіпертрофія серця - це компенсаторна пристосувальна реакція міокарда, що виражається у збільшенні маси серцевого м'яза. Гіпертрофія розвивається у відповідь на підвищене навантаження, яке відчуває той чи інший відділ серця за наявності клапанних вад серця або при підвищенні тиску у великому та малому колі кровообігу. Підвищення маси та обсягу м'язових волокон призводить до зростання сумарної ЕРС гіпертрофованого відділу серця зі збільшенням його вектора, що супроводжується наступними змінами на ЕКГ.
- Відхиленням середньої ЕОС у бік гіпертрофованого відділу.
- Збільшенням амплітуди зубця або зубців, що відбивають збудження відповідного відділу серця, внаслідок збільшення його електричної активності.
- Поширенням та зміною форми відповідного зубця або зубців внаслідок збільшення тривалості збудження гіпертрофованого відділу.
- Зміною сегмента RS - Т та зниженням амплітуди зубця Т внаслідок розвитку дистрофічних, метаболічних та склеротичних змін у гіпертрофованому серцевому м'язі.
Гіпертрофія лівого передсердя
Гіпертрофія лівого передсердя частіше зустрічається у хворих з мітральними вадами серця, особливо з мітральним стенозом, а також може зустрічатися при аортальному стенозі та дефекті міжшлуночкової перегородки.

ЕКГ-ознаки
- Збільшення тривалості зубця Р більш ніж 0,04 с (p-mitrale).
- Двогірий зубець Р без збільшення його тривалості не є патологією.
Гіпертрофія правого передсердя
Гіпертрофія правого серця зазвичай розвивається при захворюваннях, що супроводжуються підвищенням тиску в легеневій артерії, найчастіше при хронічному легеневому серці, а також при деяких вроджених вадах серця та при хронічній недостатності тристулкового клапана.

ЕКГ-ознаки
- Збільшення амплітуди зубця Р більше 0,4 мВ при збереженні нормальної його тривалості.
- Р зубець високий, тонкий та загострений (р-pulmonale).
Гіпертрофія обох передсердь
Гіпертрофія обох передсердь характеризується поєднанням ознак гіпертрофії лівого та правого передсердь та зустрічається при хронічній мітральній та трикуспідальній недостатності, гіпертрофічній та дилатаційній кардіоміопатії, а також при різних, особливо комбінованих, вроджених вадах серця.
Гіпертрофія лівого шлуночка
Гіпертрофія лівого шлуночка розвивається при аортальних пороках серця, недостатності мітрального клапана та інших захворюваннях, що супроводжуються тривалим навантаженням лівого шлуночка.

ЕКГ-ознаки
- Збільшення амплітуди зубця R у вузькогрудих собак і собак до дворічного віку понад 3,0 мВ, у дорослих собак - понад 2,5 мВ у відведеннях II і aVF, понад 3,0 - у CV 6 LU і понад 2,5 - у CV 6 LL.
- Зміна зубця Q в залежності від типу навантаження:
oпри діастолічному навантаженні (внаслідок збільшення об'єму крові, що викидається) зубець Q CV 6 LU - поглиблюється;
oпри систолічному навантаженні (внаслідок утруднення викиду крові) зубець Q CV 6 LU - зменшується або може бути відсутнім.
- Збільшення тривалості QRS комплексу у дрібних та середніх порід собак понад 0,05 с, у великих – понад 0,06 с.
- Зміщення нижче ізолінії сегмента RS - Т та поява негативного зубця Т з амплітудою більше 1/4 зубця R.
- ЕОС розташована в нормальних межах або зміщена вліво (менше +40").
Гіпертрофія правого шлуночка
Гіпертрофія правого шлуночка розвивається при мітральному стенозі, хронічному легеневому серці та інших захворюваннях, що призводять до тривалого навантаження правого шлуночка.
Діагноз гіпертрофії правого шлуночка у собак може бути поставлений за наявності трьохз нижчеперелічених ЕКГ-ознак (А):

- Зміщення ЕОС праворуч (більше +100 °).
- Наявність зубця S у відведеннях I, II, III, aVF.
- Зубець S у I відведенні понад 0,05 мВ.
- Зубець S у II відведенні понад 0.35 мВ.
- Зубець S у відведенні CV6 LU більше 0.07 мВ.
- Зубець S у відведенні CV 6 LL більше 0,8 мВ.
- Співвідношення зубців R/S менше ніж 0,87.
- Наявність позитивного зубця Т у відведенні V 10 за винятком чи-хуа-хуа.
- Наявність W-подібного комплексу QRS у відведенні V 10 .
Крім того, гіпертрофія правого шлуночка може бути діагностована у таких випадках (Б):

- За наявності гіпертрофії правого передсердя.
- За наявності блокади правої ніжки пучка Гіса важко диференціюється від гіпертрофії правого шлуночка.
- При збільшенні амплітуди зубця Q більше 0,5 мВ у відведеннях II, III та aVF.
- За наявності ознак гострого легеневого серця (cor pulmonale) – зсув RS – Т сегмента та зубця Т, р-pulmonale та інколи синусова тахікардія.
Гіпертрофія обох шлуночків
Електрокардіографічна діагностика гіпертрофії обох шлуночків важка, а часто неможлива.
Оскільки при рівномірному, дифузному ураженні скоротливого міокарда, волокна міокарда правого і лівого шлуночків змінюють свій потенціал, але їх сума алгебри може не змінюватися. Отже, на ЕКГ не буде суттєвих відхилень. Тому зміни шлунка очкового комплексу на електрокардіограмі частіше буває пов'язане з вогнищевим ураженням скоротливого міокарда (12). За відсутності зміни цього комплексу не виключено дифузне ураження серця, яке можна діагностувати іншими методами дослідження, наприклад за допомогою рентгенографії.

ЕКГ-ознакихарактеризуються поєднанням змін, характерних для гіпертрофії кожного шлуночка окремо.
А. За наявності явних ознак гіпертрофії лівого шлуночка гіпертрофію правого шлуночка визначають за такими ознаками:
- Відхилення ЕОС праворуч.
- Наявність зубця S у відведенні CV 6 LU.
- Наявність ознак гіпертрофії правого передсердя.
Б. За наявності ознак гіпертрофії правого шлуночка гіпертрофію лівого шлуночка розпізнають за такими ознаками:
- Відхилення ЕОС вліво.
- Наявність глибокого зубця Q у відведеннях I, II, III та aVF.
- Наявність ознак гіпертрофії обох передсердь.
Електрокардіограма при коронарогенних ушкодженнях серця
Результатом порушення коронарного кровообігу є ішемія та інфаркт (некроз) міокарда.
Ішемія міокарда характеризується короткочасним зменшенням кровопостачання окремих ділянок міокарда, тимчасовою їх гіпоксією та тимчасовими порушеннями метаболізму серцевого м'яза.
Інфаркт міокарда - це некроз м'яза серця, що виникає внаслідок припинення припливу крові однією з гілок коронарних артерій.
Найбільш поширеною причиною ушкодження стінки коронарних артерій є атеросклероз, не властивий собакам і виявляється у них лише при гіпотиреозі (4). Тому великі коронарогенні інфаркти, що розвиваються на тлі ішемічної хвороби серця, у собак зустрічаються дуже рідко. Серце собаки, маючи добре розгалужену коронарну мережу, має великі можливості підтримки свого харчування при порушенні кровотоку коронарними судинами, особливо при їх поетапному звуженні (11). В результаті навіть в експерименті перев'язка коронарних судин та введення фармакологічних препаратів у собак не завжди призводять до бажаного результату. Або висока перев'язка у великому відсотку випадків викликає смерть піддослідних тварин, або за сприятливих умов більшість коронарної системи може бути оклюзована без виникнення інфаркту міокарда у тварин. Більш стійкі та виражені ішемічні та інфарктоподібні зміни ЕКГ виходять лише при поєднанні впливу кількох патогенетичних факторів, наприклад, перев'язки коронарних артерій або введення вазоактивних речовин собакам на тлі підвищеного вмісту холестерину в крові, помилці нервових процесів або експериментальної гіпертонії (11).
Однак інфаркт міокарда у собак може зустрічатися як результат емболії коронарних судин при бактеріальному ендокардиті, лейкозі та лептоспірозі у поєднанні з генералізованою септицимией, а також як наслідок ятрогенного впливу різних лікувальних процедур.
Крім того, у собак з набутою серцево-судинною патологією досить часто як супутнє явище зустрічається порушення кровопостачання окремих ділянок міокарда, що може спричиняти виникнення мікроскопічних інтрамуральних інфарктів міокарда (16).

На думку про наявність інфаркту міокарда у собаки можуть наштовхнути такі раптово зміни, що з'явилися на ЕКГ:
- Відхилення сегмента RS – Т від нормальних меж та збільшення амплітуди зубця Т.
- Збільшення зубця Q.
- Низьковольтажний QRS комплекс.
- Блокада ніжок пучка Гіса та наявність шлуночкових аритмій.
Електрокардіограма при некоронарогенних ушкодженнях серця
Захворювання серця, не пов'язані з патологією коронарних судин, часто є причиною виникнення дифузних уражень міокарда, що виявляються різноманітними змінами ЕКГ, які можуть спостерігатися як окремо, так і в комплексі.
ЕКГ-ознаки
- Відхилення сегмента RS - Т від нормальних меж та зміна амплітуди та напрямки зубця Т.
- Збільшення амплітуди та тривалості зубця Р та/або комплексу QRS.
- Подовження інтервалу Q – Т.
- Поява різноманітних порушень ритму та провідності.

Електрокардіограма за деяких патологічних станів
ЕКГ при порушеннях електролітного обміну
Порушення електролітного обсягу, зокрема вмісту внутрішньоклітинного та позаклітинного калію та кальцію, істотно впливає на ЕКГ.
Гіпокаліємія
Гіпокаліємія виникає при значній втраті рідини (пронос, блювання, масивний діурез), при перфузії великих кількостей розчинів бідних кальцієм (NaCl та ін.) та тривалому застосуванні кортикостероїдів.

ЕКГ-ознаки
- Зменшення амплітуди зубця Т.
- Зниження нижче за нормальні межі сегмента RS - Т.
- Подовження інтервалу Q – Т.
- Збільшення амплітуди зубця U.
- Можлива наявність синусової брадикардії та політопних екстрасистол.
Гіперкаліємія
Гіперкаліємія спостерігається при гострій нирковій недостатності, недостатності кори надниркових залоз, гострому ацидозі та передозуванні препаратів калію.

ЕКГ-ознаки
При гіперкаліємії можуть зустрічатися одна або декілька з нижченаведених змін ЕКГ.
Помірна гіперкаліємія
- Синусова брадикардія.
- Сплощений зубець Р (маленький та широкий).
- Збільшення тривалості інтервалу Р-Q та комплексу QRS.
- Зубець Т високий та загострений.
- Синусова брадикардія
Тяжка гіперкаліємія
- Повне зникнення зубця Р.
- Порушення атріовентрикулярної та внутрішньошлуночкової провідності з можливим виникненням тріпотіння або фібриляції шлуночків (10).
Гіпокальціємія
Гіпокальціємія зустрічається при значній втраті рідини, авітаміноз D.

ЕКГ-ознаки
- Подовження інтервалу Q – Т за рахунок збільшення сегмента RS – Т.
- Зниження амплітуди зубця Т чи збереження їх у нормальних межах.
- Укорочення інтервалу Р – Q.
Гіперкальціємія
Зустрічається при гіпервітаміноз D і деяких інших патологічних станах.

ЕКГ-ознаки
- Зменшення тривалості інтервалу Q-T за рахунок укорочення сегмента RS – Т.
- Зниження зубця Т.
- Можлива наявність синусової брадикардії та уповільнення атріовентрикулярної провідності.

ЕКГ-ознаки
- Підйом сегмента RS – Т при гострих перикардитах внаслідок пошкодження субепікардіальних шарів міокарда.
- Можлива депресія сегмента Р – Q.
- Значне зниження вольтажу ЕКГ (при випітному перикардиті).
- Чергування вольтажу Р, QRS і Т через один, два чи три комплекси, як наслідок переміщення серця.
Вплив на ЕКГ серцевих глікозидів є результатом їх прямої дії на серцевий м'яз і непрямого впливу шляхом збудження блукаючого нерва.

ЕКГ-ознаки
- Коритоподібне зміщення сегмента RS - Т нижче за нормальні межі.
- Наявність двофазного (-/+) чи негативного зубця Т.
- Порушення ритму та провідності. Найчастіше спостерігається шлуночкова екстрасистолія (бі-, три- або квадригемінія), синусова брадикардія, АВ-блокада різного ступеня.
додаток
Нормальні показники ЕКГ собак (S – 50 мм/с, V – 10 мВ)
ЧСС: 70-160 уд./хв., понад 180 – для дрібних порід, більше 220 – для цуценят
Ритм синусовий, синусова аритмія, блукаючий СА-пейсмекер
Електрична вісь серця:
від +40 ° до +100 ° II відведення:
Р: t – не більше 0,04 с А – не більше 0,4 мВ
QRS: t - не більше 0,05 с у дрібних порід не більше 0,06 с у великих порід Пекло-не більше 2,5 мВ у дрібн. порід трохи більше 3,0 мВ у круп. порід
S-T:не нижче 0,2 мВ не вище 0,15 мВ
Т:позитивний, негативний та двофазний не вище V4 R
Q - Т: 0,15 - 0,25 с (залежить від ЧСС) Q-T = WR-R k = 0,26
Грудні відведення:
CV 5 RL:зубець Т - позитивний
CV 6 LL: As не більше 0,8 мВ, Ar не більше 2,5 мВ.
CV 6 LU:А, не більше 0,7 мВ Пекло не більше 3,0 мВ.
V 10: QRS-комплекс – негативний, зубець Т – негативний, крім чи-хуа-хуа.
Прийняті скорочення
АВ-з'єднання- атріовентрикулярні сполуки
aVR- посилене відведення від правої передньої кінцівки
aVL- посилене відведення від лівої передньої кінцівки
aVF- посилене відведення від лівої задньої кінцівки
СА-вузол- синоантріальний вузол
ЧСС- Число серцевих скорочень
ЕРС- електрорушійна сила
ЕКГ- електрокардіограма
ЕОС- електрична вісь серця
Список літератури
1. Абросімов Г. В.Зіставлення послідовності збудження передсердь у собак із зубцем Р електрокардіограми // Порівняльна електрокардіологія (ІІ симпозіум). -Л.: Наука, 1990. – с. 91 – 94.
2. Детвейлер Д.К.,США. Використання електрокардіографії в токсикологічному дослідженні коротконогих гончаків // Порівняльна електрокардіологія. Матер, міжнародний симпозіум. - Л.: Наука, 1981.-с. 199-204.
3. Зюзенков М.В.Основи практичної електрокардіографії. - Мінськ: Вища школа, 1998.
4. Керстен У., Сутер П.Ф.Кровообіг // Хвороби собак. Практичний посібник для ветеринарних лікарів / Перев. з ним. - М: Акваріум, 1998. - с. 414-449.
5. Мєшков А. П.Абетка клінічної електрокардіографії: Навчальний посібник. - Н.Новгород: Вид-во НДМА, 1998.
6. Мурашко В.В., Струтинський О.В.Електрокардіографія. - М: Медпрес, 1998.
7. Орлов В.М.Посібник з електрокардіографії. - М: Медичне інформаційне агентство, 1997.
8. Рощевський М.П.Століття електрокардіографії та перспективи розвитку порівняльної електрокардіології // Порівняльна електрокардіологія. Матер, міжнародний симпозіум. – Л.: Наука, 1981. –с. 12-16.
9. Сізенцева Г.П.Методичний посібник з електрокардіографії (на допомогу медичній сестрі). -М.: Вид-во НЦССГ ім. О.М. Бакульова РАМН, 1997.
10. Стофлет Я., Корлуєр Ж.-Ф.Брадикардія у собак// Ветеринар. -1998. № 1. – с. 10 – 13.
11. Хількін М.А., Світле В.А.Моделювання уражень серця та судин в експерименті. - М: Медицина, 1979.
12. Чеботарьов Є.Є. Методичні вказівкиз клінічної діагностики на тему: Основи ветеринарної електрокардіографії – Казанський ветеринарний ін-т, 1977.
13. Bohn F.R. Beispiele zur Variabilitat und Labilitat bestimmter Abschnitte des Hundes-EKG, ein klinischer Beitrag // Berl. Munch.ТА . – 1993. – Bd. 106. - №11. - S. 377 -382.
14. Bohn F.R. Bemerkungen zur EKG-Registrierung // Tierarztl. Umschau. – 1997. – Bd. 52. - №9. - S. 539.
15. Detweiler D.K. The Dog Electrocardiogram: A Critical Review, в Comprehensive Electrocardiology. Theory and Practice in Health and Disease. - New York: Pergamon Press. – 1989. – Vol. 2.- P. 1288 – 1295.
16. Tilley L.P.Принципи каніну і феліну електрокардіографія: interpretation and treatment. -Philadelphia: Lea & Febiger. – 1985.
Наявність електричних явищу серцевому м'язі, що скорочується, вперше виявили два німецькі вчені: Р. Келлікер та І. Мюллер 1856 року. Вони провели дослідження на різних тваринах, працюючи на відкритому серці. Однак можливість вивчення електричних імпульсів серця була відсутня до 1873, коли був сконструйований електрометр, прилад дозволив реєструвати електричні потенціали.
Внаслідок вдосконалення цього пристрою з'явилася можливість записувати сигнали з поверхні тіла, що дозволило англійському фізіологу А. Уоллерувперше одержати запис електричної активності міокарда людини. Він же вперше сформулював основні положення електрофізіологічних понять ЕКГ, припустивши, що серце є дипольом, тобто сукупність двох електричних зарядів, рівних за величиною, але протилежних за знаком, що знаходяться на певній відстані один від одного. Уоллер належить і таке поняття, як електрична вісь серця, про яку буде сказано нижче.
Першим, хто вивів ЕКГ зі стін лабораторій у широку лікарську практику, був голландський фізіолог, професор університету Утрехт Віллем Ейнтховен. Після семи років наполегливих праць, на основі винайденого Д. Швейггером струнного гальванометра, Ейнтховен створив перший електрокардіограф. У цьому приладі електричний струмвід електродів, розташованих на поверхні тіла, проходив через кварцову нитку. Нитка була розташована в полі електромагніту і вібрувала, коли струм, що проходить по ній, взаємодіяв з електромагнітним полем. Оптична система фокусувала тінь від нитки на світлочутливий екран, де фіксувалися її відхилення.
Перший електрокардіограф був дуже громіздкою спорудою та важив близько 270 кг. Його обслуговуванням було зайнято п'ятьох співробітників. Проте результати, отримані Ейтховеном, були революційними. Вперше в руках лікаря опинився прилад, що так багато говорить про стан серця. Ейтховен запропонував розташовувати електроди на руках і ногах, що використовується і до сьогодні. Він ввів поняття відведення, запропонувавши три так званих стандартних відведення від кінцівок, тобто вимір різниці потенціалів між лівою і правою рукою I відведення), між правою рукою і лівою ногою II відведення) і між лівою рукою і лівою ногою III відведення). Заслуги Ейнтховена були гідно оцінені і в 1924 р. йому було присуджено Нобелівську премію.
У двадцятих роках минулого століття Гольдбергер запропонував ще три відведення, назвавши їх посиленими. При реєстрації цих відведень одним з електродів служить одна з кінцівок, а іншим об'єднаний електрод від двох інших (індиферентний електрод). Різниця потенціалів, виміряна між правою рукою та об'єднаними лівою рукою та лівою ногою, називається відведенням aVR, між лівою рукою об'єднаними правою рукою та лівою ногою – відведенням aVL та між лівою ногою та об'єднаними руками – відведенням aVF.
Надалі, Вільсоном було запропоновано грудні відведення ЕКГ, у яких однією з електродів є точка лежить на поверхні грудної клітини, іншим - об'єднаний електрод від усіх кінцівок. Електрод відведення V 1 розташовується в IV міжребер'ї по правому краю грудини, V2 - у IV міжребер'ї по лівому краю грудини, V 3 - на рівні IV ребра по лівій навкологрудинній (парастернальній) лінії, V4 - у V міжребер'ї по лівій середньоключичній лінії, V5 - у V міжребер'ї по лівій передній пахвовій лінії і V6 - у V міжребер'ї по лівій середній пахвовій лінії.
Отже, сформувалася звична нам система електрокардіографічних відведень. Однак іноді використовуються і додаткові відведення, коли загальноприйняті відведення виявляються недостатніми. Необхідність у цьому виникає, наприклад, при аномальному розташуванні серця, при реєстрації деяких порушень серцевого ритму тощо. У цьому випадку використовуються праві грудні відведення (симетричні по відношенню до лівих), високі грудні відведення (розташовані на одне міжребер'я вище за стандартні) і відведення V7-9, що є як би продовженням основних відведень. Для оцінки електричної активності передсердь використовують стравохідне відведення, коли один з електродів розташовують у стравоході. Крім загальноприйнятої системи відведень, використовуються також відведення по Небу, що позначаються буквами D (dorsalis – спинальне), А (anterior – переднє) та (I inferior – нижнє). Інші системи відведень (Ліана, Франка) у сучасній клінічній практиці практично не використовуються.